Аутоиммунные заболевания
Содержание:
- Распространенные аутоиммунные заболевания
- Нарушение иммунитета: симптомы и признаки
- Почему иммунитет выходит из-под контроля
- Методы диагностики
- Эндокринные аутоиммунные заболевания
- Иммунная система
- Лечение аутоиммунного тиреоидита
- Что такое аутоиммунные болезни
- Какие бывают болезни иммунной системы
- Факторы риска аутоиммунных заболеваний
- Аутоиммунный тиреоидит уменьшает выработку гормонов щитовидной железы
- Аутоиммунные заболевания кожи и соединительной ткани
- Образ жизни
Распространенные аутоиммунные заболевания
Сахарный диабет 1-го типа – аутоиммунное заболевание эндокринной системы, характерным признаком которого является повышенное содержание сахара в крови – хроническая гипергликемия. Имеет наследственную предрасположенность 4–10%, если один из родителей страдает этой болезнью. Чаще развивается в детском и подростковом возрасте.
Механизм развития заключается в недостатке выработки инсулина специальными эндокринными клетками (β-клетки островков Лангерганса поджелудочной железы).
Симптомами являются слабость, сухость во рту, жажда, обильное и частое мочеиспускание, быстрая утомляемость. Если не начать вводить инсулин, то симптомы прогрессируют в затрудненное дыхание, боли в мышцах, появление запаха ацетона, потерю сознания.
Лечением являются пожизненные инъекции инсулина, что нормализует его количество в организме.
Еще 50 лет назад смертность от сахарного диабета 1 типа в первые годы после постановки диагноза составляла 35%. Сегодня она снизилась до 10%. Если человек заботится о своём рационе и образе жизни, регулярно делает инъекции инсулина, то он может прожить до 60–70 лет. Продолжительность жизни при этом заболевании снижается из-за нескольких причин:
-
возможны заболевания сердечно-сосудистой системы, так как большое количество сахара плохо влияет на сосуды;
-
патологии сосудистой системы, появление незаживающих язв на ногах, которые почти нельзя вылечить. В тяжелых случаях необходима ампутация конечности;
-
поражение нервной и почечной систем;
-
развитие атеросклероза.
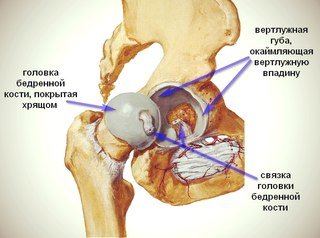
Ревматоидный артрит – аутоиммунное заболевание, при котором образуются аутоантитела, которые вызывают хроническое воспаление суставов. Чаще встречается у женщин, чем у мужчин, чаще всего в запястье и пальцах. Ему более подвержены пожилые люди, но может встречаться также у детей и молодых людей.
Возникает болезнь внезапно, воспалительный процесс разрушает хрящи суставов симметрично (например, оба сустава указательных пальцев правой и левой рук).
Первые симптомы – скованность в суставах всего тела по утрам. Позже скованность проходит. Далее появляются боли в мелких суставах стоп и кистей. Боли усиливаются по утрам и ночью.
В тяжелых случаях человек испытывает постоянные сильные боли в суставах, ярко выражен воспалительный процесс. В результате человек теряет способность к самообслуживанию, становится инвалидом.
При ревматоидном артрите увеличивается риск развития некоторых других заболеваний: онкопатологии, остеопороза, атеросклероза сосудов.
Лечение включает в себя медикаменты, лечебную физкультуру, физиотерапию, возможно хирургическое вмешательство. Лечение проводят на протяжении всей жизни пациента. Иногда возможны ремиссии, но позже симптомы возвращаются.
Полное излечение от ревматоидного артрита невозможно. Продолжительность жизни снижается в среднем на 10–15 лет. Иногда смерть наступает из-за сопутствующих инфекций.
Системная красная волчанка – серьезное хроническое заболевание, которое может поражать множество органов. Волчанкой болезнь названа потому, что один из характерных симптомов – сыпь на щеках и переносице, которая напоминает следы от волчьих укусов.
В самом начале волчанка может проявляться повышением температуры, головной и мышечной болью, общей слабостью и быстрой утомляемостью. Дальше, смотря на то, какой орган поражается, симптомы разделяются на несколько групп:
-
На коже появляется характерная «волчаночная бабочка». Это красная сыпь на щеках, переносице и на носу. Иногда у пациентов обнаруживается дискоидная волчанка – красные чешуйчатые пятна на коже;
-
Большинство пациентов страдают от болей в запястьях и в суставах кистей рук;
-
У некоторых пациентов отмечается перикардит, эндокардит, миокардит;
-
Развитие конъюнктивита из-за патологического изменения слезных желез.
Лечение представляет собой прием препаратов с глюкокортикоидами на протяжении всей жизни. Врач сначала назначает большую дозу, чтобы убрать обострение. После доза постепенно снижается. Может применяться пульс-терапия – использование гормонов. Это позволяет быстро избавиться от основных симптомов заболевания. Такой курс по времени непродолжителен. Помимо лечения волчанки, врач лечит сопутствующие ей заболевания – нефрит, артрит и другие.
Выживаемость через 10 лет после постановки диагноза составляет 90%, а через 20 лет – 87%. Зарегистрированы случаи выживаемости 65–87 лет.
Нарушение иммунитета: симптомы и признаки
Многие сбои и даже отказы внутренних систем организма не имеют собственных признаков. В их числе и нарушение иммунитета. Симптомы данного явления неспецифичны – среди них нет ни одного, свойственного только данной патологии.

Оно проявляется косвенно, через:
- учащение заболеваемости инфекциями носоглотки, бронхов, легких, ногтей, волос, кожи;
- ускоренное распространение имеющихся инфекций;
- затяжное течение новых или старых инфекций со слабой результативностью лечения;
- местное двустороннее (одностороннее может быть метастазом раковой опухоли) увеличение лимфоузлов – обычно на шее, в подмышечных впадинах и в паху.
Пациент с ослабленным иммунитетом легко подхватывает грибок стопы и ногтей, может страдать от кандидоза или немотивированных воспалений слизистых половых органов, рта, рецидивирующих конъюнктивитов и отитов, хронического бронхита. Симптомы заболеваний проявляются у него слабо, выглядят стертыми.
Почему иммунитет выходит из-под контроля
Посмотрите на список лауреатов Нобелевской премии по физиологии и медицине, начиная с первого года ее вручения в 1901 году, — вы удивитесь количеству наград, присужденных за открытия в области иммунной системы. Неудивительно: наш иммунитет устроен настолько сложно, что многие его механизмы по-прежнему не описаны. Например, ученые не могут дать однозначного ответа на вопрос о взаимосвязи между ростом социального благополучия населения и эпидемией аутоиммунных заболеваний. Существует несколько версий происходящего.
1. Молекулярная мимикрия
Одно из объяснений — сходство отдельных белков или аминокислотных последовательностей, являющихся частью вирусов или бактерий, со структурами на поверхности наших собственных тканей. В результате выходит трагическая неразбериха: «полицейские» — Т-клетки иммунитета, — используя описание «преступника» — информацию об антигене, — нападают на «добропорядочных граждан» — клетки поджелудочной и щитовидной железы, мышечную и суставную ткань и другие структуры тела, — вызывая такие недуги, как аутоиммунный тиреоидит, миастению, ревматоидный артрит и т. д.
Почему в соответствии с теорией молекулярной мимикрии аутоиммунных заболеваний становится все больше? Предположительно — из-за злоупотребления антибиотиками, которое приводит к затяжным бактериальным инфекциям, что в сочетании с патологией иммунитета приводит к ошибкам в работе системы «свой-чужой».
2. Гигиеническая теория
«Ребенок должен наесться грязи», — говорят опытные педиатры, предостерегая молодых родителей от чрезмерной зацикленности на чистоте. Бесконечная стерилизация бутылочек, обработка любых домашних поверхностей антисептиками, кипячение детских вещей и тотальный контроль за маленьким непоседой: не дай бог возьмет в рот упавшую на пол погремушку или поцелует кота!
Разумеется, кишечная инфекция — не лучшее событие в жизни малыша, но, с другой стороны, изоляция растущего организма от окружающей среды приводит к поломкам в иммунной системе. Неслучайно деревенские дети, привыкшие с малых лет контактировать с домашними животными и много времени проводить на улице, болеют аллергиями и аутоиммунными заболеваниями гораздо реже городских.
3. Наши друзья паразиты
Популярным направлением в современной медицине является борьба с паразитарными заболеваниями — считается, что по вине этих коварных червячков, уютно обосновавшихся в нашем желудочно-кишечном тракте или желчных протоках, мы страдаем от необъяснимой усталости, кожного зуда, несварения желудка или чрезмерной худобы.
Меж тем сосуществование человека и паразитов на протяжении веков определяло правильный баланс нашего иммунитета. Подобно тому, как кишечные бактерии способствуют перевариванию пищи, паразиты ответственны за поддержание иммунной системы в тонусе. В подтверждение гипотезы приводится следующий факт: искоренение одного из видов паразитарной инфекции — нематодоза — во Вьетнаме привело к стремительному росту случаев аллергии на пылевых клещей среди детей.
4. Синдром «протекающего кишечника»
Согласно теории, выдвинутой в 2000 году итальянским врачом Алессио Фасано, нарушение проницаемости кишечника, вызванное патологической активностью белка зонулина, приводит к сахарному диабету 1-го типа и целиакии (болезни кишечника, связанной с патологией переваривания некоторых белков).
Если зонулин чрезмерно активен, в кишечник через щели в эпителии попадает слишком много антигенов, и как следствие — иммунная система не справляется с наплывом неопознанных «гостей» и начинает «убивать» всех подряд, в том числе и этот самый эпителий. Неслучайно такие серьезные аутоиммунные патологии, как болезнь Крона и неспецифический язвенный колит, поражают именно нижние отделы желудочно-кишечного тракта, проявляясь воспалением слизистой и нижележащих слоев.
Вероятно, эти теории покажутся вам сложными для восприятия, но надо понимать: аутоиммунные состояния — актуальная проблема, с каждым новым поколением число людей, страдающих из-за «взбесившегося иммунитета», будет лишь расти. И будем надеяться, что вскоре способы профилактики и лечения данной группы болезней станут столь же широко известны, как и в случае с привычными недугами — например, инфекциями или травмами.
Методы диагностики
Поскольку многие аутоиммунные заболевания имеют сходные симптомы, их диагностирование часто является сложной задачей. Например, волчанка влияет на суставы по тому же принципу, что и ревматоидный артрит, хотя симптомы и менее тяжелые. Тугоподвижность суставов и воспаление, как при РА, вызывает и болезнь Лайма, хотя это заболевание и не принадлежит к аутоиммунным (его возбудитель – бактерия, переносимая клещами). Воспалительные заболевания кишечника часто имеют симптомы сходные с целиакией. Единственное отличие – в первом случае проблемы с пищеварением вызывает не глютен. Куда легче определить болезни щитовидки. Как правило, для постановки диагноза достаточно проанализировать уровень гормонов, продуцируемых железой, и сделать некоторые другие специфические тесты.
Диагностирование аутоиммунных заболеваний в каждом конкретном случае может потребовать своих методов. Например, для постановки диагноза больному с ревматоидным артритом предстоит пройти физическое обследование, сдать кровь на анализ и сделать рентген. Эти исследования помогут определить тип артрита и степень его тяжести.
Главный анализ для определения любой аутоиммунной болезни – тестирование на наличие специфического аутоантитела. Также важен полный анализ крови, поскольку когда иммунная система с чем-то борется, то количество эритроцитов и лейкоцитов всегда отклоняется от нормы. Тест крови на скорость оседания эритроцитов и на С-реактивный белок поможет определить наличие в организме воспалительного процесса, который сопровождает все виды аутоиммунных расстройств.
Самое опасное то, что иногда могут потребоваться годы, чтобы больному с аутоиммунными расстройствами поставить точный диагноз, поскольку на ранних стадиях многие болезни похожи между собой.
Клиническая диагностика
На аутоиммунный процесс указывает хроническое течение заболевания, устойчивость к обычному лечению. Некоторые АИЗ имеют общие клинические и лабораторные признаки. Так, системные заболевания соединительной ткани (коллагенозы) обычно дают повышение СОЭ крови, а также увеличение фибриногена, гамма-глобулина, С-реактивного белка. Общими клиническими симптомами может быть длительная лихорадка, слабость, немотивированная утомляемость, потеря веса.
Некоторые АИЗ имеют настолько типичную клиническую картину, что диагноз может быть выставлен:
- на основании осмотра (например,псориатические бляшки, «бабочка» на лице при СКВ);
- опроса (характер болей при ревматоидном артрите, болезни Бехтерева);
- результатов обследований (гипергликемия у детей или молодых лиц указывает на сахарный диабет 1 типа, выявление изменений слизистой кишечника по типу «булыжной мостовой» указывает на болезнь Крона и т.д.)
Иммунологические тесты
Не все АИЗ можно диагностировать на основании клинической картины. Желательно подтверждать их аутоиммунную природу исследованием специфических аутоантител.
Для некоторых заболеваний есть обязательные тесты, которые специфичны только для этих болезней, например:
- РФ (ревматоидный фактор) и АЦЦП (антитела к циклическому цитруллинированному пептиду) при ревматоидном артрите.
- Антитела к рецепторам ТТГ при болезни Грейвса.
- Антитела к ТПО (тиреопероксидазе) при аутоиммунном тиреоидите.
Другие антитела неспецифичны и обнаруживаются при разных АИЗ. Так, АНФ (антинуклеарный фактор), антитела к нативной ДНК, антифосфолипидные антитела выявляются при системной красной волчанке, синдроме Шегрена, склеродермии, антифосфолипидном синдроме. Их обнаружение помогает поставить диагноз только в сочетании с типичными симптомами.
Существует множество других иммунологических тестов, распространенных и не очень, которыми можно подтвердить АИЗ в сомнительных случаях. Не стоит пытаться назначить себе анализ самостоятельно, лучше обратиться к специалисту.
Исследование антигенов HLA
Это антигены гистосовместимости, находятся на поверхности любой клетки, и именно они определяют иммунный ответ. Набор антигенов HLA уникален для каждого человека, и замечено, что некоторые из них в той или иной степени ассоциировано с возникновением определенного АИЗ, поэтому их исследование иногда применяется для дифференциальной диагностики.
Наиболее часто в настоящее время применяется исследование HLA –В27, который в 90% выявляется у пациентов с болезнью Бехтерева и синдромом Рейтера.
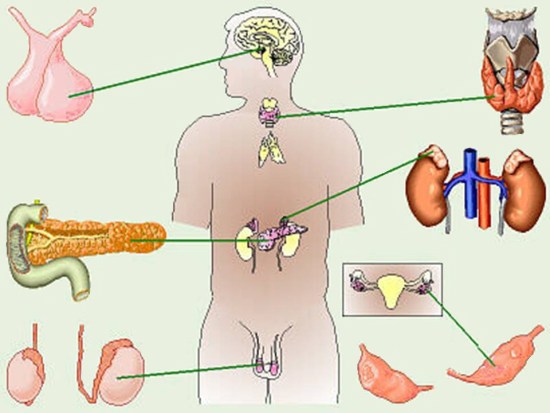
Эндокринные аутоиммунные заболевания
Диабет 1 типа
При диабете 1 типа иммунная система атакует клетки поджелудочной железы, вырабатывающие инсулин. Инсулин — это гормон, который контролирует уровень сахара в крови. Без инсулина уровень сахара в крови человека остается высоким, вызывая такие симптомы, как:
- жажда
- частая потребность в мочеиспускании
- голод
- усталость
- непреднамеренная потеря веса
- медленное заживление ран
- сухая и зудящая кожа
- онемение или покалывание в ногах
- нечеткое зрение
Люди с диабетом 1 типа могут справиться с этим состоянием с помощью ежедневных инъекций инсулина, чтобы сбалансировать количество углеводов, которое они потребляют. В отличие от диабета 2-го типа, человек не может предотвратить диабет 1-го типа, изменив диету или образ жизни. Однако диета и физические упражнения могут уменьшить симптомы заболевания.
Базедова болезнь
Болезнь Грейвса приводит к тому, что щитовидная железа становится гиперактивной и вырабатывает слишком много гормонов щитовидной железы. Это может вызвать целый ряд симптомов, в том числе:
- тепловую чувствительность
- потливость
- тонкие или ломкие волосы
- мышечную слабость
- бессонницу
- раздражительность
- потерю веса
- выпученные глаза
- дрожащие руки
- учащенное сердцебиение
Существует несколько методов лечения болезни Грейвса. Антитиреоидные препараты помогают снизить уровень гормонов щитовидной железы, а радиоактивный йод повреждает клетки щитовидной железы, так что они не производят столько гормонов. В тяжелых случаях врач может рекомендовать удалить часть или всю щитовидную железу.
Тиреоидит Хашимото
Тиреоидит Хашимото — это аутоиммунное заболевание, при котором иммунная система атакует щитовидную железу, заставляя ее вырабатывать меньше гормонов. Это обычно приводит к недостаточной активности щитовидной железы, что вызывает такие симптомы, как:
- слабость
- потеря волос
- мышечная боль
- отек лица
- запор
- увеличение веса
- чувствительность к холоду
- скованные суставы
Основным методом лечения тиреоидита Хашимото является ежедневная доза левотироксина, который повышает уровень тиреоидных гормонов.
Иммунная система
Иммунная система — это система, которая защищает организм от внешних вторжений, а также обеспечивает функционирование кровеносной системы и многое другое. Вторгающиеся элементы распознаются как чужие, и это вызывает защитную (иммунную) реакцию.
Вторгающиеся элементы называются антигенами. Вирусы, бактерии, грибы, трансплантированные ткани и органы, пыльца, химические вещества — все это антигены. Иммунная система состоит из специальных органов и клеток, расположенных по всему телу. По сложности иммунная система немногим уступает нервной.
Иммунная система, уничтожающая все чужеродные микроорганизмы, должна быть толерантной к клеткам и тканям своего «хозяина». Способность отличать «свое» от «чужого» является основным свойством иммунной системы.
Но иногда, как и любая многокомпонентная структура с тонкими регуляторными механизмами, она дает сбои – принимает собственные молекулы и клетки за чужие и атакует их. На сегодняшний день известно более 80 аутоиммунных заболеваний; а в мире сотни миллионов людей больны ими.
Толерантность к собственным молекулам не заложена в организме изначально. Она формируется в период внутриутробного развития и сразу после рождения, когда иммунная система находится в процессе созревания и «тренировки». Если чужеродная молекула или клетка попадает в организм до рождения, то она пожизненно воспринимается организмом как «своя».
Вместе с тем, в крови каждого человека среди миллиардов лимфоцитов периодически появляются «изменники», которые нападают на организм своего хозяина. В норме такие клетки, называемые аутоиммунными или аутореактивными, быстро обезвреживаются или уничтожаются.
Лечение аутоиммунного тиреоидита
Специфической терапии аутоиммунного тиреоидита не разработано.
Лечение тиреоидными препаратами
При наличии гипотиреоза назначают препараты гормонов щитовидной железы (тироксин, трийодтиронин, тиреоидин, L-тироксин). Суточная доза тироксина у взрослых составляет 1,4—1,7 мкг на 1 кг массы тела (около 100—175 мкг на человека в сутки), а у детей — до 4 мкг на 1 кг массы тела. В некоторых случаях, в частности, при атрофической форме аутоиммунного тиреоидита, может быть назначена увеличенная доза тироксина — 200—225 мкг/сут. Назначение тиреоидных препаратов, особенно у лиц пожилого возраста, нужно начинать с небольших доз (25 мкг), увеличивая через каждые 2,5—3 недели на 25 мкг, контролируя клиническую симптоматику и содержания ТТГ в сыворотке крови. Учитывая хронический характер заболевания, лечение тиреоидными препаратами проводится длительно. Контроль уровня ТТГ в сыворотке крови нужно проводить не чаще, чем через 1,5—2 мес. после начала лечения.
Лечение глюкокортикоидами
Глюкокортикоидные препараты, как правило, назначаются только при сочетании аутоиммунного тиреоидита с подострым тиреоидитом. Обычно используется преднизолон в суточной дозе 40 мг с последующим снижением.
Хирургическое лечение
Хирургическое лечение показано лишь при быстрорастущем зобе, сдавливании трахеи или сосудов шеи вследствие увеличенной щитовидной железы, а также подозрении на рак при наличии узлов.
Применение препаратов селена
В современной клинической практике гипотиреоз не является показанием для применения пищевых добавок с селеном.
В качестве дополнительной терапии рекомендован[кем?] прием препаратов селена. Установлено, что приём препаратов селена в течение 3 месяцев приводит к значительному уменьшению уровней аутоантител к тироидной пероксидазе и улучшению самочувствия пациентов..
Что такое аутоиммунные болезни
Суть описанного выше явления сводится к тому, что слишком активная иммунная система начинает атаковать отдельные ткани, органы или целые системы, из-за чего происходит сбой в их работе. Аутоиммунные заболевания, что это такое, и почему они возникают? Механизм зарождения таких процессов до сих пор не до конца ясен исследователям в области медицины. Существует ряд причин возникновения сбоев в иммунной системе
Кроме того, важно вовремя распознать симптомы, чтобы иметь возможность скорректировать течение болезни

Симптомы
Каждая патология этой группы запускает свои характерные аутоиммунные процессы, поэтому симптомы могут отличаться. Однако есть общая группа состояний, которая наталкивает на мысль о развитии аутоиммунных болезней:
- Резкая потеря веса.
- Увеличение массы тела в совокупности с быстрой утомляемостью.
- Боль в суставах и мышцах без очевидной на то причины.
- Снижение качества умственной деятельности – человек плохо концентрируется на работе, у него наблюдается затуманенность сознания.
- Распространенная аутоиммунная реакция – сыпь на коже. Состояние усугубляется при воздействии солнца и употреблении определенных продуктов.
- Сухость слизистых оболочек и кожи. В основном страдают глаза и рот.
- Потеря чувствительности. Покалывание в конечностях, нечувствительность какой-либо части тела нередко говорит, что аутоиммунная система запустила свои механизмы.
- Повышение сворачиваемости крови вплоть до образования тромбов, самопроизвольные аборты.
- Сильное выпадение волос, появление лысины.
- Расстройства пищеварения, боли в желудке, изменение цвета кала и мочи, появление в них крови.

Маркеры
Заболевания защитной системы возникают из-за активации в организме особых клеток. Что такое аутоантитела? Это группа клеток, которые разрушают здоровые структурные единицы организма, принимая их за чужеродные. Задача специалистов – назначить лабораторные анализы и определить, какие высокоактивные клетки присутствуют в крови. Лечащий врач при диагностике опирается на наличие маркеров аутоиммунных болезней – антител к веществам, которые естественны для человеческого организма.
Маркеры аутоиммунных заболеваний – это агенты, действие которых направлено на нейтрализацию:
- дрожжей Saccharomyces cerevisiae;
- двуспиральной нативной ДНК;
- экстрагируемых ядерных антигенов;
- нейтрофильных цитоплазматических антигенов;
- инсулина;
- кардиолипнина;
- протромбина;
- базальной мембраны клубочков (определяет болезни почек);
- Fc-фрагмента иммуноглобулина G (ревматоидный фактор);
- фосфолипидов;
- глиадина.
Причины
Все лимфоциты вырабатывают механизмы распознавания чужеродных белков и методы борьбы с ними. Часть из них устраняет «родные» белки, что необходимо, если клеточная структура повреждена, и ее надо ликвидировать. Защитная система строго контролирует деятельность таких лимфоцитов, но иногда они выходят из строя, что становится причиной аутоиммунной болезни.

Среди других вероятных факторов аутоиммунных расстройств ученые выделяют:
- Генные мутации, на возникновение которых влияет наследственность.
- Перенесенные тяжелые инфекции.
- Проникновение во внутреннюю среду вирусов, способных принимать форму клеток организма.
- Неблагоприятное влияние окружающей среды – радиация, атмосферное, водное и почвенное загрязнение химическими веществами.
Последствия
Около случаев всех аутоиммунных болезней приходится на женщин, особенно уязвимы представительницы детородного возраста. Мужчины страдают от дезориентации лимфоцитов намного реже. Однако последствия этих патологий одинаково отрицательные для всех, особенно если пациент не проходит поддерживающую терапию. Аутоиммунные процессы грозят уничтожением тканей тела (одного или нескольких видов), неконтролируемым ростом органа, изменением функций органов. Некоторые заболевания существенно повышают риск возникновения рака любой локализации и бесплодия.
Какие бывают болезни иммунной системы
Сбои в работе защитных механизмов человеческого организма, связанные с их гиперактивностью, принято разделять на две большие группы: системные и органоспецифические недуги. Принадлежность болезни к той или иной группе определяется исходя из того, насколько широко ее влияние на организм. Так, при аутоиммунных заболеваниях органоспецифического характера как антигены воспринимаются клетки одного органа. Примерами таких недугов являются сахарный диабет I типа (инсулинозависимый), диффузный токсический зоб, атрофический гастрит.
Если же рассмотреть, что такое аутоиммунные заболевания системного характера, то в таких случаях лимфоциты воспринимают, как антигены клетки, находящиеся в разных клетках и органах. К ряду таких недугов относится ревматоидный артрит, склеродермия, системная красная волчанка, смешанные болезни соединительной ткани, дерматополимиозит и др. Нужно знать, что среди больных аутоиммунными недугами часты случаи, когда в их организме протекает сразу несколько болезней данного вида, относящихся к разным группам.
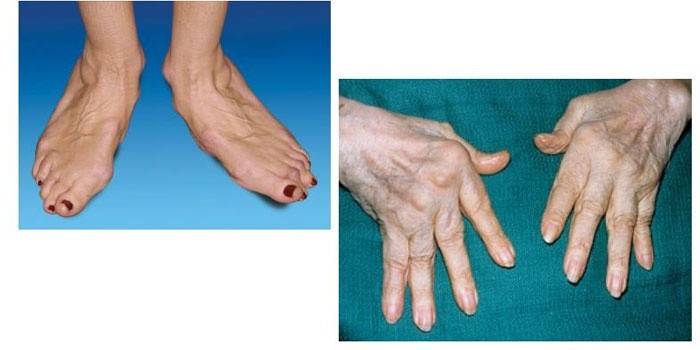
Аутоиммунные болезни кожи
Такие нарушения нормальной работы организма причиняют много физического и психологического дискомфорта пациентам, вынужденным не только переносить физическую боль из-за недуга, но и переживать множество неприятных моментов вследствие внешнего проявления такой дисфункции. Что такое аутоиммунные заболевания кожи – известно многим, ведь к этой группе относятся:
- псориаз;
- витилиго;
- некоторые виды алопеции;
- крапивница;
- васкулиты с кожной локализацией;
- пузырчатка и др.
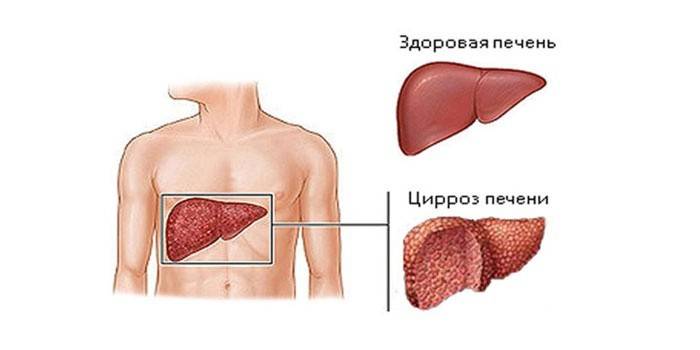
Аутоиммунная патология печени
К таким патологиям относится несколько заболеваний – билиарный цирроз печени, аутоиммунный панкреатит и гепатит. Эти недуги, затрагивающие главный фильтр человеческого организма, в ходе развития вносят серьезные изменения и в функционирование других систем. Так, аутоиммунный гепатит прогрессирует вследствие того, что в печени образуются антитела к клеткам этого же органа. У больного наблюдается желтуха, высокая температура, сильные боли в области данного органа. При отсутствии нужного лечения будут поражены лимфоузлы, воспалятся суставы, появятся кожные проблемы.
Что значит аутоиммунное заболевание щитовидной железы
Среди этих недугов различают болезни, возникшие из-за избыточной либо из-за сниженной секреции гормонов указанным органом. Так, при болезни Грейвса щитовидка вырабатывает слишком много гормона тироксина, что проявляется у больного снижением веса, нервной возбудимостью, непереносимостью жары. Ко второй из указанных групп болезней относится тиреоидит Хасимото, когда щитовидная железа значительно увеличивается. Больной чувствует как будто ком в горле, у него увеличивается вес, грубеют черты лица. Кожа утолщается, становится сухой. Могут наблюдаться нарушения памяти.
Хотя данные недуги и проявляется множеством симптомов, поставить точный диагноз зачастую бывает сложно. Человеку, у которого наблюдаются признаки указанных заболеваний щитовидки, следует обратиться к нескольким квалифицированным специалистам для более быстрой и точной постановки диагноза. Правильно и своевременно назначенная схема лечения снимет болезненную симптоматику, предупредит развитие ряда осложнений.
Узнайте подробнее, что такоеаутоиммунные заболевания — список болезней и методы лечения.
Факторы риска аутоиммунных заболеваний
Нарушения аутоиммунного характера могут поразить практически любого человека. Но исследователи все же признают, что некоторые группы лиц имеют более высокий риск заболеть.
Главные факторы риска:
- Генетика. Исследования показывают, что дети, чьи родители страдают аутоиммунными нарушениями, также попадают в группу повышенного риска возникновения болезни. Например, по наследственности часто передаются рассеянный склероз и волчанка.
- Пол. Женщины обычно более подвержены аутоиммунным нарушениям. Возможно, причина в гормонах или в том, что у женщин иммунитет, как правило, сильнее, чем у мужчин. Кроме того, ученые обнаружили, что чаще заболевают женщины детородного возраста.
- Возраст. Чаще всего болезни этой группы случаются в молодом и среднем возрасте.
- Этническая принадлежность. Американские специалисты обнаружили, что аутоиммунные расстройства намного чаще встречаются у коренных американцев, латиноамериканцев и чернокожих, нежели у европейцев и азиатов. Если говорить о статистике по типам болезней, то диабет 1 типа чаще проявляется у белокожих, а красная волчанка, например, у представителей негроидной расы и коренных жителей испаноязычных стран (23 страны Латинской Америки, Африки и Тихоокеанского бассейна). Влияние этого фактора ученые объясняют наличием общих генов у представителей одной этногруппы, а также влиянием окружающей среды, в которой они проживают, в том числе и солнечной активности.
- Инфекция. Если человек с генетической предрасположенностью страдал от специфических вирусных или бактериальных инфекций, риск, что в будущем у него может развиться аутоиммунное заболевание, повышается еще больше.
Аутоиммунный тиреоидит уменьшает выработку гормонов щитовидной железы
Щитовидная железа производит два основных гормона — тироксин (Т4) и трийодтиронин (T3). Железа внутренней секреции в мозгу под названием гипофиз и небольшая область в промежуточном мозге под названием гипоталамус, регулируют гормоны, выделяемые щитовидной железой. Происходит следующий процесс:
- Цепь команд начинается в гипоталамусе, который побуждает гипофиз вырабатывать химическое вещество под названием тиреотропный гормон (ТТГ).
- Гипофиз проверяет количество Т4 и Т3 в крови и высвобождает ТТГ, если уровни T4 и T3 должны быть увеличены.
- Щитовидная железа секретирует Т4 и Т3 в зависимости от «команды», которую она получает из гипофиза. Попросту говоря, чем больше ТТГ щитовидная железа получает, тем больше Т4 и Т3 она секретирует.
- Гипофиз может отдать команду щитовидной железе производить T4 и T3, но, в случае аутоиммунного тиреоидита, щитовидная железа не может выполнить «заказ».
- Иммунная система создает антитела, которые атакуют ткани щитовидной железы, в результате чего она воспаляется (тиреоидит) и клетки щитовидной железы повреждаются и разрушаются (процесс не обратим), что затрудняет способность щитовидной железы производить T4 и T3.
- В ответ на это, гипофиз секретирует больше тиреотропного гормона (ТТГ).
- Щитовидная железа может увеличиться в размерах (зоб), поскольку она пытается подчиняться гипофизу.
По теме: Аутоиммунный тиреоидит: лечение народными средствами.
Аутоиммунные заболевания кожи и соединительной ткани
Псориаз
Псориаз вызывает участки шелушащейся, воспаленной кожи. Это происходит из-за того, что кожа производит слишком много новых клеток кожи.
Симптомы псориаза включают в себя:
- толстые воспаленные участки кожи, обычно на голове, локтях и коленях
- чешуйчатая кожа
- зуд
- боль
У людей с псориазом иногда также развивается псориатический артрит, который вызывает воспаление суставов. Псориатический артрит отмечается у 10-20% людей с псориазом.
Методы лечения включают биологические препараты, метотрексат, местные мази и ультрафиолетовую светотерапию.
Витилиго
Витилиго — это хроническое заболевание, при котором кожа теряет свой цвет. Один из видов витилиго, называемый несегментарным витилиго, является аутоиммунным заболеванием. Дерматологи считают, что это происходит, когда иммунная система атакует меланоциты, которые являются клетками, вырабатывающими меланин. Нередко витилиго встречается наряду с другими аутоиммунными заболеваниями, такими как волчанка и синдром Шегрена.
Симптомы витилиго включают в себя:
- белые или светлые участки кожи на руках, ступнях, руках и лице
- белые или седые волосы на голове, бровях и ресницах
- изменение цвета на внутренней стороне рта и носа
Витилиго не вредит организму, но может быть очень неприятным для некоторых людей, особенно для людей с темной кожей. Некоторые методы лечения могут замедлить или остановить обесцвечивание, включая медикаментозную терапию и ультрафиолетовое излучение.
Склеродермия
Склеродермия вызывает аномальный рост соединительной ткани в коже и кровеносных сосудах, что приводит к образованию твердой и толстой кожи.
У некоторых людей заболевание протекает в легкой форме, но склеродермия может поражать внутренние органы и быть опасной для жизни.
Симптомы включают в себя
- отложения кальция в соединительной ткани
- Феномен Рейно, который заставляет пальцы менять цвет, появляются
язвы на кончиках пальцев, которые могут привести к гангрене
- утолщение и стянутость кожи на пальцах рук и ног
- затруднение перистальтика пищевода, что может затруднить глотание
- красные пятна или кровеносные сосуды на лице
- прогрессирующая одышка
В настоящее время нет излечения от склеродермии, лечение симптоматическое. Иногда врач может рекомендовать иммунодепрессанты, особенно при фиброзирующих (рубцовых) заболеваниях легких.
Образ жизни
Людям, у которых нарушены аутоиммунные процессы, необходимо следовать определенным правилам. Они помогут улучшить самочувствие и снизить количество обострений. Но выполнять их следует регулярно.
Врачи рекомендуют следующее:
- Совместно с диетологом разработайте соответствующее питание. Пациентам необходимо употреблять достаточно овощей, фруктов, нежирных молокопродуктов, цельнозерновой пищи и растительных белков. А от лишнего сахара, соли, насыщенных жиров лучше отказаться.
- Займитесь спортом. Обязательно обсудите с доктором, какая активность вам рекомендуется. Очень полезны занятия спортом людям, страдающим от суставных и мышечных болей.
- Обеспечьте нормальный отдых. Он позволяет организму восстановиться. У людей, которые недостаточно спят, тяжесть симптоматики и уровень стресса значительно увеличиваются. Как правило, человеку необходимо для полноценного отдыха 7-9 часов.
- Защитите себя от стресса. Постоянная тревожность может привести к обострению аутоиммунного недуга. Именно поэтому пациентам необходимо найти методы и способы, позволяющие справляться со стрессами. Достаточно эффективными техниками являются: самовнушение, медитация, визуализация.