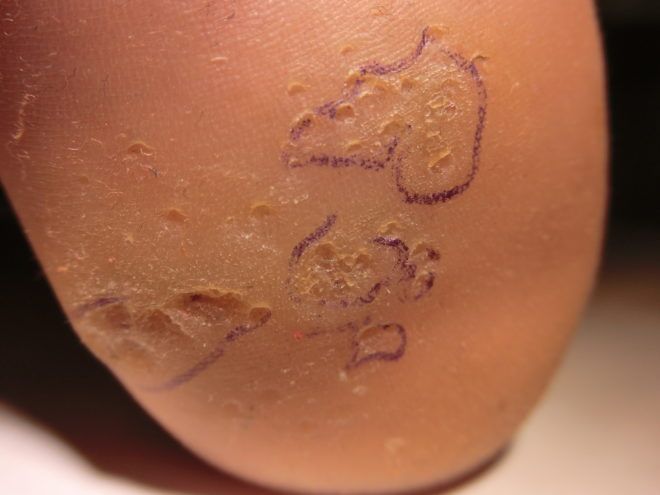
Воспаление вокруг пальца на руке без гноя. ванночки, помогающие избавиться от нарыва возле ногтя на пальце руки или ноги. причины появления нарыва
Содержание:
Классификация: виды, формы, стадии воспаления
Панариций бывает поверхностным (что встречается чаще) и глубоким, поражающим мягкие ткани, суставы и кости пальца. Каждый вид патологии отличается симптомами, тяжестью протекания и возможными последствиями:
Кожный
В месте повреждения ощущается покалывание и слабая боль. В очаге воспаления кожа краснеет, образуется пузырь с серозным (прозрачным жидким содержимым) или гноем.
Увеличение размеров пузыря свидетельствует о распространении заболевания вглубь тканей. Но чаще происходит самопроизвольное вскрытие кожного панариция, который затем заживает и сходит.
Подкожный
Нарыв образуется на подушечке пальца. Кожа там плотная, из-за чего гной не может выйти наружу. Поэтому воспаление распространяется вглубь тканей, что чревато поражением суставов, костей и сухожилий. Симптомы проявляются вначале ощущением жжения, пульсирующей болью, отечностью тканей, повышением температуры.
Эта разновидность болезни наиболее распространенная. Обычно пациенту приходится обращаться за врачебной помощью, чтобы вскрыть панариций.
Околоногтевой (паронихия)
Это воспаление валика, окружающего ногтевую пластину. Часто патология возникает после маникюра, проведенного в ненадлежащих условиях. В результате этого появляются ранки, повреждения заусениц, трещинки ногтевого валика.
Симптомы проявляются не сразу, на четвертый – пятый день, а то и позже:
- боль в очаге воспаления;
- покраснение и отечность кожи в области ногтевого валика;
- отслоение ногтя при глубокой форме панариция.
Подногтевой
В этом случае воспаляются ткани под ногтем. Причиной этого может быть укол под ноготь или попадание занозы. Патология дает о себе знать ощутимой пульсирующей болью в месте повреждения. В очаге воспаления образуется отек, иногда сквозь ноготь видно гнойное содержимое.
Сухожильный
Тяжелейшее поражение, которое грозит нарушением подвижности кисти. Палец распухает, из-за чего двигать им становится больно, особенно, если попытаться его разогнуть.
Развивается отек, возникают симптомы общей интоксикации организма. Предпосылкой патологии обычно становится травма – после этого в пальце ощущается сильная пульсирующая боль.
Суставной
Возникает в случае попадания инфекции в полость сустава. Причиной его является ранение кожи или проникновение воспаления из соседнего очага. Патология характеризуется:
- ограничением подвижности сустава;
- болевыми ощущениями при движении и пальпации;
- отечностью пальца;
- повышением температуры;
- учащенным сердцебиением,
- головными болями.
Если вовремя не вылечить заболевание, пациенту грозит необратимое разрушение сустава.
Костно-суставной
Как правило, это следствие дальнейшего развития суставного панариция. В гнойный процесс вовлекается связочный, хрящевой и костный аппараты. В пораженном суставе появляется патологическая подвижность, «разболтанность». Опасность этого вида панариция в том, что у больного отсутствуют выраженные болевые ощущения, и он затягивает с лечением заболевания.
Костный
Это поражение костных тканей пальца в результате инфицирования открытых переломов или распространения воспалительного процесса с соседних тканей на кость.
При этом может произойти разрушение фаланги (частичное либо полное). Симптоматика проявляется ощутимой болью в пораженной области, отеком пальца, общим недомоганием.
Виды заболевания
- Кожный возникает на тыле пальца. Гной скапливается под эпидермисом, в результате чего образуется пузырь, наполненный мутной, иногда кровянистой жидкостью. Кожа вокруг пузыря приобретает красный оттенок, иногда становится ярко-красной. Боли умеренные, часто совсем не сильные, иногда возникает ощущение жжения. Со временем пузырь увеличивается, это сигнал к тому, что воспаление переходит на более глубокие ткани и болезнь прогрессирует.
- Околоногтевой (паронихий), (от греческого: para — возле и onyx — ноготь). Воспаление околоногтевого валика. Паронихий часто возникает после некачественно сделанного маникюра. Воспаление начинается у края ногтевой пластинки, в коже ногтевого валика, вследствие различных повреждений кожи (мелкие трещинки, заусенцы, микроскопические порезы). При околоногтевом панариции возможно полное поражение валика и подлежащей клетчатки.
- Подногтевой — воспаление тканей под ногтем. Может возникать в случае проникновения гноя под ногтевую пластинку. Часто такой панариций развивается после укола или попадания занозы под ноготь.
- Подкожный возникает на ладонной поверхности пальца, под кожей. Вследствие того, что кожа на этой стороне пальца достаточно плотная, образующийся под ней гной долго не может вырваться наружу, и процесс распространяется вглубь. Часто подкожный панариций ведёт к дальнейшему поражению сухожилий, суставов и кости. Иногда поражает их одновременно.
- Костный — поражение кости пальца. Развивается либо при непосредственном попадании инфекции в костную ткань (например, при инфицированных открытых переломах), либо при распространении гнойного процесса на кость с прилежащих мягких тканей.
- Суставной — гнойный артрит межфалангового сустава. Развивается как при непосредственном попадании инфекции в полость сустава (например, при ранении), так и вследствие длительного гнойного процесса в мягких тканях пальца над суставом. Для суставного панариция характерно веретенообразное расширение, резкое ограничение движений в суставе, болезненность при пальпации и движениях. Чаще всего поражается сустав первой фаланги.
- Костно-суставной чаще всего развивается вследствие прогрессирования суставного панариция. При таком виде заболевания происходит вовлечение в гнойный процесс суставных концов межфаланговых суставов. Однако окружающие сустав сухожилия сохраняются.
- Сухожильный (тендовагинит). Один из наиболее тяжёлых видов панариция, приводит к длительному нарушению функции кисти. Для него характерно опухание пальца, нахождение его в согнутом положении, ограничение движений, сильные боли. Особенно сильные боли возникают при попытках разогнуть палец.
Виды панариция
Различают поверхностные формы панариция, при которых воспаление затрагивает лишь верхние слои дермы и глубокие, при которых поражаются сухожилия, суставы и костная ткань.
Поверхностные виды панариция
Кожный возникает на пальце с тыльной стороны. Гной накапливается под верхним слоем кожи, образуя пузырь с мутным содержимым. Кожа в месте воспаления краснеет. Возникает боль, жжение. Если пузырь увеличивается в размерах, это свидетельствует о том, что болезнь прогрессирует и переходит на более глубокие ткани.
Околоногтевой панариций (паронихия) возникает при воспалении околоногтевого валика. Часто этот вид панариция является результатом неправильного маникюра. Воспаляется кожа ногтевого валика у края ногтя в результате мелких повреждений кожи (заусеницы, мелкие трещинки или порезы).
Глубокие виды панариция
Подкожный панариций развивается под подушечкой пальца. Кожа пальца на подушечке плотная. Когда образующийся гной не может прорваться наружу, воспаление переходит вглубь. При этом виде панариция ощущаются постоянные стреляющие боли, при легком нажатии возникает резкая боль. Если не начать лечение вовремя, воспаление может захватить суставы, сухожилия или кости.
Подногтевой панариций характеризуется воспалением тканей под ногтевой пластиной. Причиной такого панариция может быть попадание занозы или укол под ноготь.
Сухожильный панариций – самый тяжелый вид панариция, может приводить к продолжительному нарушению подвижности кисти. Палец опухает, подвижность ограничена. При попытке разогнуть палец возникает сильная боль.
Суставной панариций возникает, если инфекция проникает в полость сустава. Это может произойти при ранении или стать следствием долгого нагноения в мягких тканях над суставом. Для этого вида панариция свойственно веретенообразное расширение в области сустава, ограничение подвижности сустава, болезненность при нажатии или движении.
Костно-суставной панариций возникает при прогрессировании суставного панариция. При этом заболевании гнойный процесс помимо суставов захватывает костную ткань.
Костный панариций поражает костную ткань пальца. Возникает после попадания инфекции (например, при открытых инфицированных переломах) или является следствием распространения воспаления на кость с прилежащих тканей.
Панариций, особенно глубокий, обязательно нуждается в лечении. В запущенном состоянии воспаление распространяется на все ткани пальца, кисть и даже предплечье, развивается пандактилит. Случается, что единственным способом остановить распространение нагноения является ампутация.
Лечение заболевания
Медикаментозное лечение
Мазь Вишневского всегда являлась незаменимым помощником. Запах не должен пугать. Это отличный антисептик, проверенный и действенный.
Ускоряет процесс затягивания и обеззараживает Левомиколь. Удобно наносить на распаренную кожу под повязку.
На начальных стадиях рекомендуют смешивать тетрациклиновую мазь с цинковой пастой в равных пропорциях. В запущенных случаях эти действия безрезультатны.
Противомикробный фурацилин растворяют в горячей воде. Подобные горячие ванночки (держать поврежденный палец около 30 минут) не только останавливают развитие микробов, но и промывают ранку.
Компрессы делают с помощью противовоспалительного Димексида. Часть препарата и 4 части воды.
Одним из лучших средств является Линкомицин. Разработчики предлагают антибактериальное средство в различных видах – мазь, капсулы для приема и раствор инъекционный.
Когда не обойтись без хирургии?
При отсутствии признаков выздоровления и появлении нарывов следует обратиться к хирургу. Местная анестезия обеспечит безболезненность операции. Чаще всего удаляются просто омертвевшие ткани или ноготь. Потерять сам палец возможно только в крайне запущенных ситуациях.
Послеоперабельный период не стоит забывать об антибиотиках и правилах приема – не больше семи дней. Таблетки должен прописать врач в соответствие с самочувствием пациента и сопутствующими заболеваниями или запретами/аллергиями.
Рецепты народной медицины
Лекари советовали прикладывать к пораженному месту горячую печеную или отварную в молоке луковицу. Забинтовать на 4-5 часов, поменять овощ, так несколько раз.
Избавиться от нагноения поможет обычный картофель. Внутреннюю сторону кожуры привязать к нарыву. Менять спустя несколько часов. Спустя сутки неприятные ощущения прекращаются.
Кору ивы залить стаканом кипятка и 20 минут прогревать на «водяной бане». На ночь привязать к нарыву смоченную в настое ватку или бинтик.
Чистотел издавна славится целебными свойствами. 2 столовые ложки травы измельченной отварить в 2 стаканах воды. 10 минут заваривать. Настойка будет готова спустя пару часов. Полученное накладывается на участок, заворачивается полиэтиленовым пакетиком, поверх – что-то теплое.
Терапию из народа всегда следует согласовывать с врачом, ведь многие травы не такие уж и безобидные.
Лечение у детей
Курс лечения панариция у ребенка мало чем отличается от взрослого. Но, ни в коем случае нельзя заниматься самолечением, прежде чем использовать домашние средства, проконсультируйтесь с педиатром. Если боль носит дергающий характер или поднимается температура, вызовите скорую помощь. Если ребенок совсем маленький, необходимо позаботиться о том, чтобы он не играл и старался не использовать поврежденную конечность.
Причины панариция
Непосредственная причина воспалительного процесса при панариции – инфекция, проникающая в мягкие ткани пальца через микротравмы, порезы, проколы кожи. Также входными воротами для патогенной флоры могут служить ожоги, ссадины, расчёсы, укусы насекомых, инородные тела (занозы). Причиной гнойного воспаления могут быть различные виды бактерий, однако чаще всего панариций пальца на руке вызывают различные штаммы золотистого стафилококка (58,3% случаев), смешанная флора (16,5%) или стрептококки (12,6%).
Факторы, увеличивающие риск воспаления мягких тканей пальцев:
- Частое мытьё рук с использованием некоторых видов мыла или химикатов;
- Вредные привычки – прикусывание кончиков пальцев, онихофагия (привычка грызть ногти), сосание пальцев у детей;
- Злоупотребление косметологическими процедурами, сопровождающимися травмой – маникюр, педикюр и пр.;
- Использование лекарственных препаратов – производных витамина А (изотретиноин), способных снижать иммунитет;
- Приём лекарственных препаратов, подавляющих иммунитет, при комплексной терапии аутоиммунных и онкологических патологий (химиотерапия, иммунодепрессанты);
- Хронический воспалительный процесс на коже (аллергические дерматиты, псориаз, красная волчанка, другие кожные заболевания);
- Иммунодефицитные состояния, авитаминоз, сахарный диабет.
При каких симптомах нужно срочно идти к врачу?
Причины образования нарыва у ногтя пальца на ноге:
- неаккуратное использование инструментов для педикюра в домашних условиях;
- ношение открытой обуви или прогулки босиком;
- заноза;
- отрывание заусенцев;
- врастание ногтя, спровоцированное неграмотной его обрезкой в домашних условиях или неправильно подобранной обуви;
- грибковое поражение кожи на ногах в области пальцев;
- недостаточный гигиенический уход за ногтями, в том числе у ребенка;
- взаимодействие стоп с агрессивными химическими веществами.
К развитию околоногтевой панариции приводит стафилококковое, стрептококковое, грибковое инфицирование. Нагноение происходит из-за проникновения через микротрещины или ранки патологических микроорганизмов. Чаще всего нарывает ноготь на большом пальце ноги по причине его натирания обувью меньшего, чем требуется, размера.
Когда конечность только начинает нарывать, лечение в домашних условиях актуально в первые несколько суток.
Если нарывает палец на ноге возле ногтя действия в домашних условиях направляются на остановку развития патологии. Чтобы локализировать инфекционный очаг и предотвратить прогрессирование воспаления требуется:
- Произвести обработку области рядом с ногтем на ноге антисептиком сразу при обнаружении отека. Если палец стал нарывать по причине занозы, прежде чем прибегнуть к методам народного лечения, из ранки устраняют инородный предмет.
- По завершении антисептической обработки ноги в домашних условиях, ноготь следует подержать 15 минут в слабом растворе марганцовки.
- Промокнув бинтом место нарыва, смазать палец мазью с противовоспалительными свойствами или кремом, содержащим в составе антибиотик.
- Наложить на ногу стерильную повязку. Если нарывает большой палец — не носить закрытую обувь: есть риск развития воспаления с проникновением гноя в ткани.
При лечении панариция в домашних условиях врачи рекомендуют производить смену повязки на ногте перед сном. Если симптомы усугубились: появился сильный отек, гной, усилилась боль, необходимо обратится к врачу.
Для всех видов панариция есть несколько общих симптомов.
У взрослых и детей заболевание развивается одинаково, основными его симптомами являются:
- пульсация, боль и дискомфорт в области поражения
- усиление пульсации и боли при опускании больной
- конечности и облегчение состояния ее при поднятии
- опухоль, отек
- покраснение кожи вокруг очага заражения
- ограничение движения поврежденного пальца
Отек, покраснение и образование гноя — симптомы панариция
Обращаться за врачебной помощью нужно сразу после обнаружения первых признаков нарыва. Допускается в первые сутки заниматься лечением дома. Если результатов нет, область нагноения увеличивается, а боль не утихает – обязательна врачебная консультация. Экстренная помощь специалиста необходима в следующих случаях:
- боль пульсирующая, невыносимая;
- появление отека околоногтевой пластины;
- ощущение скованности близлежащего сустава;
- снижение подвижности пальца;
- высокая температура тела.
Причины возникновения
Причиной развития панариция пальцев является проникновение микробов в организм и формирование болезнетворной микрофлоры. Наиболее частыми возбудителями болезни становятся бактерии – стрептококки, стафилококки, энтерококки, синегнойная палочка.
Также возникновение болезни бывает спровоцировано смешанной патогенной микрофлорой, реже – вирусами.
Микроорганизмы проникают внутрь через различные повреждения кожного покрова в виде порезов, уколов, царапин, заусенцев.
Предпосылками образования панариция у детей являются:
- свойственное им несоблюдение гигиенических норм и правил;
- повышенная активность, в результате которой возрастает риск травмирования кожных покровов;
- нежность и уязвимость детской кожи, которая не так защищена от инфекций, как эпидермис взрослых.
Провоцирующими факторами развития панариция могут быть:
- ослабленный иммунитет, авитаминоз;
- вредное воздействие на кожные покровы химикатов, минеральных масел, других токсичных веществ;
- отсутствие своевременной антисептической обработки кожных повреждений;
- процедура маникюра с использованием не обработанных инструментов;
- повреждение стопы тесной обувью, отсутствие вентиляции ног из-за плохого качества обувных материалов.
Согласно психосоматике заболеваний, каждое из них имеет не только физическую, но и ментальную причину. Например, гнойные поражения возникают из-за волнующих человека мыслей о причиненном ему зле и о том, как отомстить обидчику.
Лечение
Подкожный панариций лечится консервативным и оперативным методом. Способ лечения зависит от серозной или гнойной фазы воспалительного процесса.
Симптомы серозной фазы воспаления
- распирающая боль;
- яркое покраснение;
- разлитая припухлость;
- нарушение функции в зоне очага;
- температура в пределах 37,50С;
- анализ крови без изменений;
- разлитая болезненность при обследовании зондом.
Симптомы гнойной фазы воспаления
- рука в вынужденном положении;
- пульсирующий характер боли;
- неравномерная краснота (бледнее в центре);
- припухлость ограниченная;
- функция нарушена не только в области очага, а и в соседних;
- увеличенные, болезненные лимфоузлы;
- в анализе крови характерные для воспаления изменения;
- локальная боль при обследовании зондом.
Современные методы лечения
Лечение подкожного панарицияПри своевременном обращении лечение проводят в домашних условиях по назначению хирурга: теплые ванночки с розовым р-ром перманганата калия, соле-содовым р-ром (по 1ст.л. питьевой соды и соли на стакан теплой воды), примочки с Димексидом (разведенным водой в соотношении 1:4) и аппликации с антибактериальными мазями.
В лечении ребенка используют также травяные примочки и ванночки из настоя чистотела, календулы, ромашки (1 ст.л. на 200 мл кипятка).
Чтобы оборвать дальнейшее прогрессирование болезни, могут использоваться по назначению хирурга:
- холод;
- УВЧ;
- УФО;
- рентгенотерапия;
- антибиотики с широким спектром действия;
- иммобилизация и др.
При своевременном обращении за помощью до 70% пациентов удается пролечить в домашних условиях без операции. Если вылечить пациента консервативным путем не удалось, симптомы болезни нарастают, применяют оперативное лечение. Оно применяется только в фазе гнойного воспаления и возможности четкого определения локализации скопления гноя. Операция проводится под местной анестезией. Гнойный очаг вскрывают при помощи различного типа разреза, производят иссечение некротизированных тканей. При подногтевом скоплении гноя отслоившуюся часть ногтя удаляют.
В зависимости от локализации гнойника для наилучшего доступа к очагу разрезы могут быть:
- поперечные;
- овальные;
- щелевидные;
- боковые;
- дуговообразные;
- крестообразные.
После операции крестообразную рану лечат открытым путем, и она заживает быстрее, чем боковые разрезы с дренированием. Осложненные формы болезни необходимо лечить в условиях стационара. Обычно это длительный процесс. Долечивание может проводиться уже в домашних условиях.
В зависимости от локализации процесса и вида панариция после операции могут назначаться антибиотики с широким спектром действия. Они могут вводиться внутримышечно, внутривенно, внутрикостно. Их могут применять также для промывания раны. После очищения раны края разрезов сближают вторичными швами.
Мазевые повязки на рану с отделяемым не накладывают после вскрытия гнойника, так как это мешало бы оттоку гнойного отделяемого. На рану кладут сухую стерильную повязку, которая меняется ежедневно.
В настоящее время лечить гнойную рану могут с помощью мази, содержащей антибиотики на водорастворимой основе. Но вылечить пациента можно и без применения антибиотиков.
Гимнастические упражнения начинают делать еще до заживления раны, чтобы не допустить нарушения функции конечностей. Постепенно такие занятия расширяются.
Следует отметить
У каждой формы данного недуга есть свои особые признаки клинической картины, которые помимо причины возникновения недуга помогают точно установить диагноз и назначить соответствующее лечение.
Однако, существует и ряд симптомов, характерных для панариция любой формы.
Среди них выделяют следующие:
- неутихающая пульсирующая боль в районе поврежденного участка пальца или руки;
- отек и покраснение кожных покровов в районе травмы;
- ограниченная подвижность пальцев или руки в зависимости от места дислокации боли;
- повышение температуры тела;
Начало нарыва на пальце руки, как правило, протекает во всех случаях примерно одинаково после того, как через поврежденные (травмированные) участки в мягкие ткани попадает инфекция в виде микробов, бактерий или вирусов.
Именно они и являются очагом быстро развивающегося гнойного процесса. Учитывая этот факт, лечить недуг следует начать как можно быстрей, чтобы не запустить процесс нагноения, распространяющийся достаточно быстро на здоровые участки.
Возникновение заболевания
Чаще всего панариций возникает от проникновения в мягкие ткани ладонной поверхности пальца гноеродных микробов (как правило, стафилококков, реже стрептококков, иногда отмечается смешанная патогенная микрофлора).
Проникновение осуществляется через мелкие ранки, уколы, ссадины, царапины, заусенцы, занозы, которые часто остаются даже незамеченными, и которым не придаётся должного значения. Очень часто панариций возникает у детей, этому способствует часто пренебрежительное отношение ребёнка к правилам элементарной гигиены, активность, в ходе которой дети постоянно трогают руками различные предметы, повреждая руки и инфицируя их, а также нежная кожа ребёнка, не имеющая таких барьерных свойств, как кожа взрослого человека.
На ладонной поверхности пальца кожа соединена с ладонным апоневрозом плотными сухожильными тяжами. От глубоких слоёв кожи пальцев в глубину идут прочные эластичные волокна, которые с продольными пучками соединительной ткани образуют ячейки наподобие пчелиных сот. Эти ячейки наполнены жировыми комочками. Вследствие этого воспалительный процесс на пальце не может распространяться по плоскости, а быстро направляется по ходу соединительнотканных тяжей вглубь, поражая глубокие ткани и переходя на сухожилия, кости и суставы. Из-за этих же условий воспалительный выпот находится под значительным давлением, что вызывает сильную боль. Кроме того, скопление экссудата в замкнутых полостях между соединительнотканными перемычками приводит к нарушению кровообращения за счёт сдавливания питающих сосудов и развитию некрозов тканей.
Если не принять срочных мер, то нагноение распространится в глубь тканей — к сухожилиям, кости, суставу, что может привести к значительной и даже полной потере функции пальца. В запущенных случаях воспалительный процесс захватывает все ткани пальца, возникает пандактилит (от др.-греч. πᾶς «весь» и δάκτυλος «палец»). Это самое тяжёлое гнойное поражение пальца кисти. Включает поражение кожи, подкожной клетчатки, сухожильных структур, кости и (или) сустава. В ряде случаев это заболевание может закончиться ампутацией.
Вскрытие панариция и его последующее лечение


При сильном нагноении панариция даже самый терпеливый и боящийся докторов человек непременно идет в больницу на прием к хирургу. Но при запущенных случаях консервативное лечение уже не даст значительных результатов и пациенту, протянувшему с визитом в поликлинику, следует настроиться на то, что вскрытие панариция неизбежно.
Как лечить панариций хирург определит лишь после определения формы и степени остроты развития заболевания.
Вскрытие панариция происходит под местным наркозом. Для этого в основание пострадавшего пальца делают одну-две инъекции новокаина и обескровливают место операции путем наложения жгута. Для операции на начальной (ногтевой) фаланге наложение жгута производят у основания пальца. Если же предполагается оперативное вмешательство в области средней или основной фаланг, то рациональным будет наложение жгута у основания кисти.
После обескровливания и выжидания времени на потерю чувствительности хирург приступает непосредственно к вскрытию панариция. Операция проводится путем проведения специальными инструментами нескольких разрезов кожи и подкожной клетчатки в области воспаления. После разведения краев раны, тщательного визуального осмотра и исследования тканей, омертвевшие, некротические части плоти иссекаются.
В очищенную и промытую рану помещают небольшие резиновые жгутики, покрытые стерильным вазелином с последующим их удалением. Такие дренажи необходимы для быстрого и полного освобождения раны от остатков нагноения и предотвращают ее преждевременное закрытие.
В восстановительном периоде после полного заживления и снятия повязок пациенту назначают лечебную физкультуру, физиопроцедуры, горячие ванночки и иной набор мероприятий, направленных на разработку и двигательное восстановление прооперированной конечности.
Консервативное лечение
Такая терапия возможна только в тех случаях, когда наблюдается кожный панариций или описанный выше эризипелоид.
Курс лечения чаще всего включает в себя использование:
- антибактериальных препаратов;
- ванночек с антисептиком;
- нестероидных противовоспалительных средств;
- антигистаминных препаратов;
- глюкокортикостероидов.

Антибиотики и ванночки с антисептиком помогут уничтожить инфекцию. Нестероидные противовоспалительные и антигистаминные средства будут способствовать снижению отёчности и интенсивности воспаления в поражённой области. Глюкокортикостероиды применяют тогда, когда нужно дополнительно повлиять на воспалительный процесс и отёчность.
Своевременное проведение полноценной терапии позволит избежать самых серьёзных осложнений.
Своевременное и адекватное лечение панариция на пальце позволит избежать хирургического вмешательства. Помимо эстетического момента, это гнойное воспаление может быть опасным, особенно для пожилых людей, а также больных диабетом и псориазом.
Панариций — это гнойный воспалительный процесс, затрагивающий костные и мягкие ткани пальца. Возникает в результате попадания кокковой флоры на поврежденную кожу. Причем это повреждение может быть незначительным, например, укол или царапина.
Предрасположенность к поражению панарицием имеют люди с гормональными нарушениями, плохим кровообращением и кровоснабжением, страдающие авитаминозом и иммунодефицитом. У таких больных заболевание принимает тяжелые формы.
Панариций возникает на руках, реже – на ногах. В зависимости от того, где расположен очаг воспаления, специалисты различают такие его формы:
- Кожная — проявляется в виде небольшого пузырька на поверхности кожи. Он заполнен гнойным содержимым. Кожа вокруг него краснеет и опухает, становится болезненной. Простейшая форма заболевания может осложняться воспалением лимфатических сосудов.
- Подкожная – располагается на внутренней поверхности ногтевой фаланги. Часто начинается с воспаления лимфоузлов. Палец опухает и краснеет. Нажатие пинцетом на покрасневшее место вызывает острую боль. Может ухудшаться общее состояние, характеризующееся головной болью, ознобом, слабостью, повышением температуры. Это наиболее распространенная форма заболевания.
- Околоногтевая. Пораженный участок располагается в области ногтевого ложа. Под припухлостью кожи скапливается гной.
- Подногтевая. Очаг воспаления находится под ногтем. Образуется гнойник. Ногтевая пластина деформируется. Проявляется в виде резкой пульсирующей боли, ощущается болезненность при прикосновениях.
- Сухожильная – трансформируется из подкожного или подногтевого панариция и переходит на сухожилия. При этом воспаляется не только сам палец, но и вся кисть. Появляется опухоль, покраснение, болезненность. Пальцы теряют способность двигаться. Одновременно с этим ухудшается общее состояние.
- Костная. Затрагивает костную ткань и приводит к ее отмиранию. Проявляется сильными болями в фалангах пальца. Постепенно болезненные ощущения распространяются по всему пальцу. Он опухает и краснеет. Гной, образующийся в костной ткани, может прорваться сквозь нее и выходить наружу вместе с кусочками кости. Состояние больного можно характеризовать, как тяжелое.