Все, что нужно знать об экстракорпоральном оплодотворении (эко)
Содержание:
В каких случаях делают ЭКО?
Существует немало показаний для проведения этой процедуры. Однако только часть из них предполагает бесплатную манипуляцию. В этом случае паре выделяется квота, а все расходы берет на себя государство и страховая компания.
Трубный фактор
Одной из самых распространенных причин проведения экстракорпорального оплодотворения является трубное бесплодие. При этом женщина может вовсе не иметь фаллопиевых каналов. Чаще это является следствием хирургических вмешательств. Также к трубному фактору можно отнести непроходимость. Перед тем как ЭКО делают, такие каналы удаляют.
Мужское бесплодие
Показанием к экстракорпоральному оплодотворению будет некачественная сперма партнера. Выясняют состояние материала во время спермограммы. При этом главным фактором будет то, что сперма снижает свое качество в естественных условиях (в женских половых органах).
Эндометриоз
В каких случаях делают ЭКО? Одним из показаний к проведению манипуляции является разрастание эндометрия за пределами матки. Такой патологией страдают преимущественно женщины в репродуктивном возрасте. При этом лечение может быть долгим и включать в себя хирургические методы, а также гормональные препараты. При отсутствии положительного эффекта специалисты советуют не тянуть, а прибегнуть к процедуре искусственного оплодотворения.
Возрастные изменения
Многие женщины интересуются вопросом о том, до какого возраста делают ЭКО. На самом деле каких-то определенных рамок не существует. Многие пары, наоборот, обращаются к вспомогательным методам репродукции только потому, что не могут самостоятельно зачать ребенка в силу своего возраста (обычно после 40 лет).
Проблемы с овуляцией
У каждой женщины в течение года могут быть два или три ановуляторных цикла. Это не является какой-то патологией. Когда же в течение 12 месяцев осуществляется менее 5-6 овуляций, то это уже отклонение. Обычно такая проблема легко устраняется гормональными препаратами. Однако при неэффективности данного способа врачи советуют сделать ЭКО.

Оплодотворение
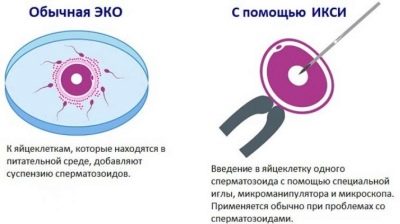
Таинство зарождения новых жизней происходит в лаборатории. Из фолликулярной жидкости под мощным микроскопом выделяют пригодные для оплодотворения яйцеклетки, подсчитывают их и помещают в специальный инкубатор с питательной средой. Там они находятся 4-5 часов, после чего в инкубаторы добавляют концентрированную сперму. Для повышения шансов на оплодотворение стараются рассчитывать таким образом, чтобы на каждую яйцеклетку приходилось не менее 45-50 тысяч мужских половых клеток.
Если такого количества здоровых и подвижных спермиев в эякуляте не обнаруживается, может быть проведено ИКСИ – введение отобранных эталонных сперматозоидов под оболочки яйцеклеток «точечно» и целенаправленно. Понятно, что ИКСИ существенно повышает стоимость протокола экстракорпорального оплодотворения.
Если в протоколе используют и сперму, то перед их соединением в питательной среде инкубатора, проводится щадящая разморозка и внимательный микроскопический «отсев» поврежденных и непригодных клеток. Результативность криопротоколов, вопреки расхожему мнению, ничуть не меньше, чем при использовании свежих половых клеток, которые получены несколько часов назад.

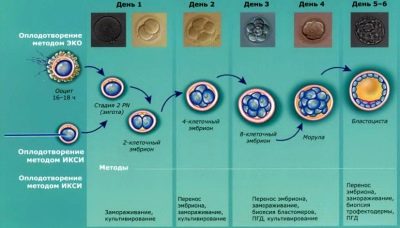
Признаки того, что оплодотворение состоялось, наблюдаются у яйцеклеток уже в тот же день, который принято считать нулевым. Первые изменения на микроскопическом уровне отмечаются примерно через 16 часов после соединения ооцитов и спермиев. Однако точно определить количество успешно оплодотворенных ооцитов врачи смогут только через сутки.
Именно через сутки доктор сможет ответить на вопрос, сколько эмбрионов получено. Если оплодотворения не состоялось вообще, паре придется начинать все сначала. Если же заранее на стадии входа в протокол оговорить с врачом возможность проведения ИКСИ, то оно может быть проведено и в текущем протоколе.
Какие анализы нужно сдать перед ЭКО
Когда медицинское учреждение и доктор выбраны, начинается этап сбора необходимых анализов и прохождения всевозможный обследований. Перечень этот немаленький. По результатам этих обследований может быть назначено лечение обнаруженного заболевания. Женщине нужно обратиться в женскую консультацию.
Что сделать перед процедурой:
- анализ мочи;
- анализ крови;
- мазок с влагалища;
- полное медицинское обследование обоих партнеров;
- пройти эндокринолога, уролога, стоматолога;
- нужно сдать анализы на инфекции передающиеся половым путем.

После всех обследований будет подобран наиболее подходящий протокол ЭКО. Врач должен определить лучшее время для переноса эмбрионов. На какой именно день цикла будет происходить подсадка, сказать сложно, все будет зависеть от физических данных полученных после исследования будущих родителей.
От чего зависит выбор времени для переноса:
- Сколько имеется пригодных для подсадки эмбрионов.
- На сколько готов организм будущей матери.
- Возраст женщины.
День переноса в некоторых случаях переносят, если у доктора нет уверенности в успешности процедуры. В этом случае нужно ждать следующего цикла. Бывает, что женщина может ждать даже несколько циклов подряд, пока не наступит подходящий момент.
Если нужно перенести дату переноса зародыши можно заморозить в жидком азоте до подходящего момента. В этом случае пациентке предлагается начать криопротокол. Переживать о том, что зародыши испортятся за время криоконсервации не стоит, ооциты, сперматозоиды и зародыши могут храниться в замороженном виде очень долго, не одно десятилетие.
Очень важно знать и помнить, что ЭКО это непростая процедура. Она требует от родителей мужества и стойкости. Если возникают трудности их нужно преодолевать и идти к цели
Хороший настрой и уверенность в благоприятном исходе увеличит шансы стать родителями
Если возникают трудности их нужно преодолевать и идти к цели. Хороший настрой и уверенность в благоприятном исходе увеличит шансы стать родителями.
Обязательно посмотрите это очень полезное видео:
Диагностика перед ЭКО
Непосредственно перед участием в программе экстракорпорального оплодотворения женщина и мужчина проходят обследование для установления состояния репродуктивного и соматического здоровья.
Объём необходимых исследований для мужчин значительно меньше, чем для женщин. Представителю сильного пола придется пройти следующие тесты:
- Общий и биохимический анализ крови.
- Спермограмма.
- Анализ крови на наличие в ней половых инфекций, антител к гепатитам B, C, сифилису, ВИЧ.
- Микроскопия отделяемого из половых органов.
- Исследование мазков из уретры на инфекции: уреаплазму, микоплазму, хламидии.
- ПЦР на герпес и цитомегаловирус.
При удовлетворительных результатах всех исследований мужчина может вступить в протокол ЭКО.

Подготовка мужа
ЭКО требует специальной подготовки не только со стороны женщины, но и со стороны её мужа. Её нужно начинать за 3 месяца до предполагаемого зачатия. Для созревания сперматозоидов требуется примерно 70 дней
В этот период важно исключить влияние негативных факторов. Рекомендациями, которые позволят улучшить качество семенной жидкости мужчины, являются:
Рекомендациями, которые позволят улучшить качество семенной жидкости мужчины, являются:
- Отказ от алкоголя, никотина и наркотиков. Эти вещества существенно ухудшают здоровья любого человека и снижают фертильность мужчины.
- На время подготовки к ЭКО желательно отказаться от сауны, походов в баню и других подобных процедур, связанных с термическим воздействием на половые органы. Оно негативно сказаться на созревании сперматозоидов.
- Не рекомендовано носить тесное бельё. Механическое сдавливание мелких сосудов ведёт к нарушению микроциркуляции в органах мошонки с ухудшением качества спермы.
- Следует вести регулярную половую жизнь.
Во время подготовки к ЭКО нужно стараться вести здоровый образ жизни: не допускать чрезмерного увеличения веса, быть физически активным, полноценно питаться, принимать витамины.
Источники
- https://flovit.ru/zaberemenet/sposoby/podgotovka-k-eko.html
- https://1ivf.info/ru/eko/preparation/podgotovka-muzhchiny
- https://AzbukaRodov.ru/ivf/podgotovka-k-eko
- https://ekobesplodie.ru/eko/pravilnaya-podgotovka-k-eko
- http://www.VitroClinic.ru/eko/podgotovka-k-eko/podgotovka-muzhchiny-k-eko/
Где лучше делать ЭКО?
Многие женщины, мечтающие стать матерью и решившиеся на ЭКО, задаются вопросом, где его лучше делать? Технология экстракорпорального оплодотворения успешно практикуется практически во всех странах мира. В настоящие дни процедура тщательно отработана и практически не имеет технических сложностей.
Проводят ЭКО в специализированных клиниках
Но любая женщина должна помнить, что такая процедура является максимально серьезной и ответственной, поэтому к выбору клиники она должна подходить с особым вниманием
Повторюсь, по статистике вероятность наступления беременности при экстракорпоральном оплодотворении в России ниже, чем за границей.
Первое, что требуется сделать, это убедиться в том, что клиника действует на законных основаниях. Подтвердить факт законного осуществления деятельности поможет лицензия на оказание медицинских услуг. Предоставить данный документ обратившемуся человеку должны без всяких проблем.
Обязательно требуется убедиться и в том, что клиника оснащена современным оборудованием. В обязательном порядке в клинике должно присутствовать диагностическое оборудование последнего поколения, которое позволяет получить высокоточные результаты диагностического исследования.
Техническая оснащенность медицинского учреждения должна позволять выполнять операции различного уровня. Хорошо, если клиника оказывает клиентам широкий спектр услуг.
Полезно изучить информацию и о практикующих врачах: опыт работы в сфере ЭКО, репутация, квалификация, отзывы пациентов. Если врач работает в медицине более 30 лет и им проведено несколько успешных процедур ЭКО, то доверия такому специалисту больше, чем начинающему врачу, у которого нет «за спиной» ни одной подобной операции.
Немаловажным вопросом является и цена. Стоимость ЭКО никогда не бывает низкой. Это дорогостоящая операция. В разных клиниках существует свой прейскурант, цены в котором могут существенно отличаться от цен на аналогичные услуги в других медицинских учреждениях.
На окончательную стоимость процедуры оказывает влияние множество различных факторов. Полная стоимость операции выставляется после получения результатов диагностического обследования пациента.
Заключение
Мы рассмотрели ЭКО (экстракорпоральное оплодотворение) — это что такое, как оно делается и какие шансы забеременеть с помощью этой процедуры.
Надеюсь, статья была полезна Вам. Делитесь ею с друзьями и подругами и получите бесплатно мою пдф-книжку о счастье здесь.
Жду Вас на своих сеансах.
Результат манипуляции
Если количество хорионического гонадотропина растет, то это свидетельствует о беременности. После достижения отметки 1000 МЕ необходимо сделать ультразвуковое исследование. Оно покажет количество прикрепившихся эмбрионов. При наличии в матке более двух плодных яиц женщине предлагают воспользоваться процедурой, которая называется редукция. Во время нее доктор удаляет лишние эмбрионы. Стоит отметить, что эта манипуляция очень опасна. Она может привести к выкидышу или замершей беременности. Поэтому многие пары отказываются от нее. Однако вынашивать более двух младенцев сразу также неразумно. Ведь могут начаться преждевременные роды или обнаружиться патологии развития малышей. В любом случае окончательное решение остается за парой.
Если результат оказался неутешительным и беременность не наступила, женщина должна отменить прием всех препаратов. В этом случае первый вопрос, который интересует пациенток, формулируется так: как часто делают ЭКО? Большинству пар хочется попытаться снова стать родителями как можно скорее. Однако врачи не советуют торопиться. В процессе подготовки к искусственному оплодотворению организм женщины переносит сильнейшие нагрузки. Ему нужно время для восстановления. Обычно репродуктологи рекомендуют воздержаться от попыток зачатия на срок до шести месяцев. Также паре назначаются дополнительные обследования, которые могут выяснить причину неудачи.
Протоколы ЭКО: как выбрать подходящий
Решившись на искусственное оплодотворение, пары отказываются от затеи, будучи не в силах разобраться в терминах. Так что же такое протоколы ЭКО простыми словами? Это индивидуально подбираемые каждой пациентке схемы введения препаратов и иные манипуляции. Стандартно состоят из:
- стимулирования суперовуляции;
- пункции яйцеклеток из фолликулов;
- переноса эмбрионов в матку;
- поддержки организма прогестероном;
- контроля хорионического гонадотропина (ХГЧ).
Существует 4 вида протокола:
- Длинный протокол ЭКО. Самый эффективный и долгий. Зато за 45–50 дней возможно получить до 20 качественных яйцеклеток, от которых зависит успех оплодотворения. Считается наиболее надёжным и назначается при эндометриозе, избыточной массе тела, миоме матки и гиперандрогении. На протяжении протокола держится под контролем гормональный фон пациентки. Начинают на 20–24 день месячного цикла.
- Короткий. По времени длится 27–35 дней, как месячный цикл. Яйцеклеток получается меньше, чем при длинном, и они разнятся по созреванию. Но зато сводится к минимуму риск гиперстимуляции. Подходит женщинам со здоровыми яичниками, тем, у кого уже был неудачный опыт с длинным протоколом и возрастным пациенткам.
- Японский. Ему свойственна стимуляция невысокими дозами препаратов. Ценится качество, а не количество яйцеклеток. Эмбрионы подвергаются крио-консервации (замораживанию) и подсаживаются уже при следующем цикле. Этот вариант помогает избежать последствий гормональной терапии, что положительно сказывается на здоровье будущей мамы.
- Естественный протокол. Яйцеклетка созревает природным путём, без стимуляции. Но доктору нужно быть суперпрофи, чтобы не упустить момент. Естественную овуляцию трудно контролировать, и есть вероятность не успеть извлечь яйцеклетку в нужное время. К плюсам относится использование малого количества медикаментов.
1 этап эко: Диагностика бесплодия
Прежде всего, бесплодие — когда у пары не наступает беременность в течении года. И это несмотря на регулярные половые отношения 3-4 раза в неделю.
Во-первых, причинами женского бесплодия могут быть различные заболевания. Особенно важные из них — гормональные нарушения, возраст или неправильный вес. Всемирная организация здравоохранения (ВОЗ) признает бесплодие социальным заболеванием.
Самыми частыми причинам бесплодия у женщин считаю не только возраст, болезнь, но и неправильное питание.
По данным Американского сообщества репродуктивной медицины, вероятность того, что женщина в возрасте 40 лет забеременеет, составляет всего 15 %. На ряду стем, женщина достигает максимальной рождаемости в возрасте 25 лет. А вот после 35 лет, вероятность забеременеть значительно уменьшается. Зрелые беременности также подвержены большему риску. Например, осложнения или развитие генетических дефектов у ребенка.
Некоторые заболевания могут быть причиной бесплодия у женщин, например, синдром поликистозных яичников (СПКЯ). По оценкам, около 10-15 % страдают от этого гормонального расстройства.
СПКЯ является особенно частой причиной бесплодия среди женщин.
Так же, к примеру, причинами женского бесплодия могут быть:
К тому же, чрезмерное истощение или ожирение могут вызвать бесплодие как у женщин так и у мужчин. ЭКО помогает в этом случае.

Если мать и отец имеют отличный от нормы вес, то шансы зачать ребенка снижаются в 3 раза.
Индекс массы тела (ИМТ) женщины, планирующей забеременеть, должен составлять от 18,5 до 24,99. ИМТ в диапазоне от 25 до 29,99 указывает на возможность ожирения. А если, ИМТ выше 30 — это уже точно ожирение.
Как недостаточный, так и избыточный вес могут вызвать эндокринные нарушения. В результате это затрудняет или даже делает невозможным зачатие.
К причинам мужского бесплодия относят:
Нарушения в яичках также могут быть прямой причиной бесплодия, например:
Прежде всего, мужское бесплодие может развиться из-за смещения отверстия мочеиспускательного канала (гипоспадии) или простатита.
Вполне возможно, что иногда бесплодие может развиться в результате инфекции органов малого таза. Это в первую очередь возникает из-за венерических заболеваний.
К тому же, можно выделить такие причины как:
Безопасность ЭКО
В целом процедура безопасна, что и обусловливает возможность её широкого применения. Но иногда осложнения, конечно же, случаются. Наиболее частым из них является синдром гиперстимуляции яичников. Он развивается у женщин, у которых в яичниках созревает более 15 фолликулов. Каждый из них продуцирует эстрогены, в результате чего уровень гормонов резко увеличивается.
У большинства женщин синдром гиперстимуляции яичников проходит в легкой или среднетяжелой степени. Лишь изредка, не более чем в 1-2% клинических случаев, возникает тяжелая форма синдрома. Она требует госпитализации. Развивается тяжелое течение СГЯ, если женщине удалось забеременеть.
Возможные риски и осложнения ЭКО
Редкие осложнения ЭКО:
- перекрут яичника – требует лапароскопической операции с его «раскручиванием» в обратную сторону;
- кровотечение из кисты увеличенного яичника;
- инфекционные осложнения пункции яичников.
Изредка врач, выполняя аспирацию ооцитов, может повредить кишечник, мочевой пузырь или крупный сосуд. Тяжелые осложнения, требующие хирургического лечения, возникают приблизительно в 0,1% случаев. То есть, у одной пациентки из тысячи.
При выполнении ЭКО наблюдается повышенный риск:
- многоплодной беременности (при переносе более чем 1 эмбриона);
- внематочной беременности (потому что многие женщины, которые идут на процедуру экстракорпорального оплодотворения, имеют проблемы с маточными трубами);
- самопроизвольный аборт (после подтверждения беременности на УЗИ риск выкидыша у женщин до 35 лет составляет 10%, а в 40 лет – 28%).
Большинство же слухов об опасности экстракорпорального оплодотворения являются не более чем домыслами. Основные выдумки, «гуляющие» в интернете, это рождение неполноценных детей или развитие онкологических заболеваний у матери. Исследованиями все эти слухи не подтверждаются. Это не более чем страхи людей, которые боятся технического прогресса. Тех же людей, которые 100 лет назад опасались, что от электрической лампочки в квартире у них выпадут волосы, а 50 лет назад накрывали телевизор тряпкой, чтобы не облучиться радиацией.
Дальнейшие действия
С положительным результатом диагностики на беременность вопросов о дальнейших действиях практически не возникает. Женщина встает на учет, правда, ей снова предстоит сдавать все анализы и делать обследования для занесения в обменную карту беременной и роженицы. Результаты обследований, которые она проходила перед ЭКО, не подойдут.
Если результат анализа крови на ХГЧ, к сожалению, оказался отрицательным, это означает, что беременность не наступила, препараты прогестерона с этого дня отменяются, принимать их больше не нужно. После окончания очередной менструации женщине необходимо снова обратиться к репродуктологу для обследования и выявления причин отсутствия беременности. Снова делают УЗИ, гистероскопию, сдают кровь на гормоны и инфекции. При необходимости корректируют протокол, меняют медикаменты, дозировки.

Порой бывает довольно результативно просто изменить тип протокола – с длинного на короткий или ультракороткий, со стимулированного – на естественный или криопротокол. В целом вероятность успеха во втором протоколе всегда существенно выше, чем в первом. Кроме того, у пары есть все шансы неожиданно забеременеть естественным путем: после гормонального «толчка», который был дан женскому организму, примерно у 25% пар получается зачать малыша вполне традиционным способом.

После стимулированного протокола необходим перерыв на 3 месяца. Это время необходимо, чтобы организм женщины смог отдохнуть от гормональной нагрузки. После ЭКО в естественном цикле планировать следующий протокол можно уже в следующем месяце. После неблагоприятного завершения беременности, наступившей в первом протоколе (выкидыш, , внематочная беременность), необходим перерыв в 5-6 месяцев. По истечении этих сроков женщина вполне может планировать вместе с доктором новый протокол ЭКО.

В период отдыха следует принять все меры для улучшения качества половых клеток партнеров – принимать витамины, хорошо питаться, вести подвижный и активный образ жизни.
Как долгодлится подготовительный этап?
ЭКО – крайне важный шаг в историилюбой бездетной семьи, ведь это возможность родить желанного малыша, а возможнодаже и не одного.
И в первую очередь встает вопрос:а что нужно сделать, чтобы процедура ЭКО стала возможной? Как подготовиться кЭКО? И сколько будет длиться эта подготовка?
Дать однозначный ответ напоставленные вопросы невозможно, потому что для каждой пары подбирается индивидуальноелечение, а длительность подготовительного периода перед ЭКО зависит от многихфакторов, к которым можно отнести:
1. Продолжительность сдачианализов и ожидания результатов анализов.
2. Длительность менструальногоцикла женщины и, соответственно, время созревания яйцеклеток.
3. Время, необходимое наимплантацию эмбриона.
И если с последним пунктом всестановится ясно в течение двух недель, то первые два положения требуютуточнения.
Время подготовки к процедуре ЭКО
Как бы это ни выглядело со стороны,на протяжении всего протокола ЭКО требуется посильное участие не толькоженщины, но и мужчины. Партнерам нужно сдать анализы крови на свертываемость,гормональный фон и т.д., причем сделать это как можно скорее. Как правило, этозанимает около недели. Затем предстоит целый рейд по врачам, и на всеобследования обычно уходит 1-2 недели, если действовать оперативно. Мужчина вобязательном порядке посещает уролога, а женщина – гинеколога, маммолога,узиста и кардиолога.
Во время визита к урологу изучаетсяанамнез заболеваний, которые перенес в свое время пациент, а затем производитсязабор спермы для определения ее состояния, качества и способности коплодотворению. Если результат не удовлетворяет специалиста, мужчина сдаеткровь на анализ, чтобы выявить причины подобных аномалий.
Женщина во время посещения врачейсдает мазок из шейки матки и половых путей, чтобы определить, есть ли тамкакие-либо патогенные бактерии. После этого она в течение двух недель вобязательном порядке принимает гормональные препараты, которые стимулируютсозревание яйцеклеток, а затем созревшие яйцеклетки извлекаются. После этого влабораторных условиях сперматозоиды подсаживают в извлеченные фолликулы. Черезнесколько дней эмбрион переносится в полость матки, а еще через 2 недели можноделать первый тест на беременность, чтобы узнать результат. Другими словами,средняя продолжительность подготовки к ЭКО – от 1 до 2 месяцев.
Если тест показал положительныйрезультат, женщина становится регулярным посетителем клиники на следующиенесколько месяцев; в течение этого времени тщательно отслеживается ее здоровье,а также состояние и развитие плода. Если же результат отрицательный, не стоитотчаиваться: через некоторое время можно предпринять еще одну попытку ЭКО.
Диагностика беременности
Тест-полоски на беременность после ЭКО применять не стоит, ведь женщине делали укол ХГЧ для дозревания яйцеклеток, и в организме могли остаться следы хорионического гонадотропного гормона, поэтому высока вероятность получения ложноположительного результата. На 14 сутки после подсадки необходимо сделать анализ на количественное содержание ХГЧ в плазме крови. Этот анализ позволяет с в 100% говорить о том, что беременность состоялась или не состоялась.
Если имплантировалось сразу несколько эмбрионов, количество ХГЧ будет пропорционально превышать среднюю норму – в 2 раза, если женщина забеременела двойней, в 3 раза – если в ее утробе теперь живет тройня.
Хорионический гонадотропин, на котором и основана диагностика, начинает продуцироваться клетками хориона только после имплантации плодного яйца. Его концентрация при условии адекватного увеличивается в два раза каждые 48 часов. Если эмбрион прижился, а затем отторгся, уровень ХГЧ к 14 дню после переноса также будет существенно ниже нормы.
На 21 день после переноса, то есть через неделю после положительного анализа крови на ХГЧ, женщине рекомендуется сделать первое подтверждающее УЗИ в той же клинике, в которой проводились все предыдущие этапы. Первое ультразвуковое исследование может быть назначено и чуть позже – в течение недели с 21 по 28 день после переноса.
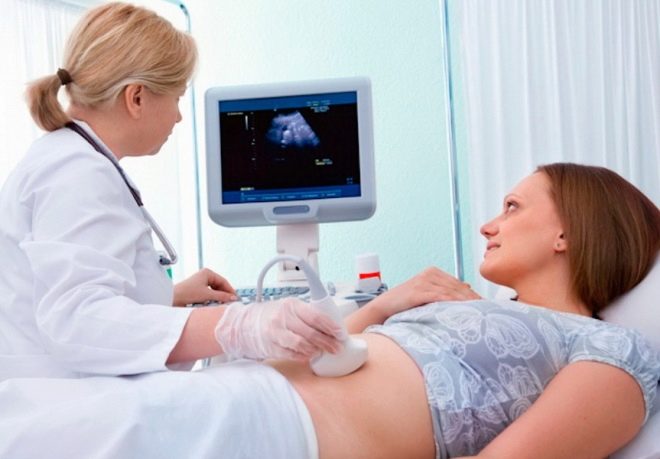
Ультразвуковое исследование позволит не только установить факт беременности, но и определить ее особенности – количество плодов, место прикрепления плодного яйца, его жизнеспособность. Ближе к 28 дню после переноса будущая мама уже сможет услышать сердцебиение своего малыша или малышей
Важно исключить , замершую беременность, угрозу выкидыша или начавшийся выкидыш, а также любые другие патологии
Через 31 день после переноса проводят второе ультразвуковое исследование, которое демонстрирует, насколько динамично развивается эмбрион (или несколько эмбрионов). На этот момент акушерский срок беременности составит 6-7 недель, и женщина вполне может встать на учет в женской консультации.
После успешного второго УЗИ на руки выдается выписка о проведенном протоколе с указанием всех этапов, медикаментов, дозировок и особенностей. Туда же включаются результаты лабораторных анализов будущей мамы. С этой выпиской и следует отправиться к гинекологу в женскую консультацию для дальнейшего ведения беременности вплоть до родов.