Что такое плацента, когда она формируется и какие функции выполняет?
Содержание:
- Отклонения от нормы: понятие и причины гипоплазии и гиперплазии
- Диагностические мероприятия, позволяющие оценить состояние плаценты
- Причины преждевременного старения
- Как растет плацента. Степени зрелости плаценты
- Как работает плацента
- Предлежание плаценты
- Зрелость плаценты 1 степень в 32 недели это плохо?
- Раннее созревание плаценты чем грозит?
- Как определить?
- Как созревает плацента?
- Лечение при отклонениях от нормы: терапевтический комплекс при гипоплазии и гиперплазии
- Патологии
- Что это такое?
- Плацента при двойне: что нужно знать во время вынашивания сразу двух малышей
Отклонения от нормы: понятие и причины гипоплазии и гиперплазии
Результаты УЗИ дают врачу информацию о том, является ли толщина стенки детского места нормальной или ее показатели отклонены от нормы: утолщенная или же, наоборот, уменьшена. В том случае, когда плацента увеличена, говорят конкретно о гиперплазии. Эта патология несет серьезную опасность для плода.
Так, если толщина органа больше нормы малыш в утробе не получает достаточного количества жизненно-важного для него кислорода, что приводит к задержке в росте и другим осложнениям беременности. К причинам заболевания относятся:
К причинам заболевания относятся:
- сахарный диабет;
- малокровие;
- гестоз;
- инфекции;
- резус-конфликт, а также неправильный образ жизни матери, употребление спиртных напитков, наркотиков и табачных изделий.
Тонкая плацента считается предпосылкой к развитию гипоплазии. В основном подобное состояние не приносит особого вреда ни будущей маме, ни ее малышу. На утончение органа влияют соматические заболевания, недобор веса у женщины, генетические отклонения плода.
Диагностические мероприятия, позволяющие оценить состояние плаценты
Основным методом обследования является УЗИ. Оно помогает определить структуру детского места, толщину его стенок, наличие эхогенных включений. Для оценки маточно-плодового кровотока применяют допплерометрию фетоплацентарного комплекса.
Если старение началось раньше положенного срока, прибегают к кардиотокографии. Прибор регистрирует частоту сердечных сокращений плода и тонус матки, по которым определяется степень гипоксии и самочувствие малыша. Исследование помогает своевременно распознать риск перинатальной гибели и провести экстренное кесарево сечение.

Старение плаценты на тридцать второй неделе – прямое показание к госпитализации
Причины преждевременного старения
Если плацента стареет в установленные в акушерстве сроки, то старение называется физиологическим, то есть вполне естественным. Если же «детское место» созрело раньше срока, речь идет о , и это очень тревожная патология, требующая обязательной медицинской помощи.
Причины преждевременного созревания «детского места» могут быть различными. Чаще всего такое происходит у беременных, которые не смогли или не захотели хотя бы на время вынашивания плода расстаться с вредными привычками — курением и пристрастием к алкоголю. Также в группу риска по преждевременному созреванию плаценты попадают женщины, которым довелось перенести во время беременности инфекционные заболевания, в том числе ОРВИ и грипп.


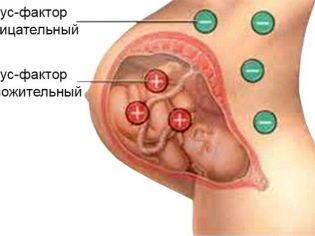
Довольно часто плацента раньше срока стареет у женщин с отрицательным резус-фактором, вынашивающих своих резус-положительных малышей на фоне развившегося резус-конфликта, на что указывает титр антител в крови беременной. Раннее старение «детского места» нередко сопровождает беременность и у женщин с сахарным диабетом, а также тех, что привыкли по любому поводу принимать лекарственные препараты без согласования с врачом.
В зоне риска и будущие мамы, которые подвергаются воздействию вредных веществ (бытовой химии, токсинов, красок и лаков, растворителей) или радиоактивному излучению. Врачи склонны считать, что стадии созревания плаценты протекают быстрее нормативных сроков у женщин, проживающих в крупных городах, где экологическая обстановка оставляет желать лучшего.

Фактор преждевременного старения нередко зависит от наследственности — дочь рискует повторить сценарий беременности своей матери. Причиной старения могут быть также некоторые аномалии строения самой плаценты, которые сформировались еще во время закладки этого временного органа.
Также наиболее часто причинами преждевременного старения «детского места» считаются:
- гестоз, поздний токсикоз у будущей мамы;
- гипертония, перепады артериального давления;
- наличие фактов отслойки на разных сроках беременности, предлежание плаценты;
- многоплодная беременность;
- гормональные нарушения в организме будущей матери.

Как растет плацента. Степени зрелости плаценты
Уже на третьей неделе беременности, когда начинает биться сердце ребенка, питательные вещества поступают к нему именно через формирующуюся плацентарную структуру, которая растет параллельно с малышом. При нормально протекающей беременности плацента располагается на задней или (несколько реже) на передней стенке матки. До 6 недель это, собственно, еще не плацента, а хорион, окружающий плодное яйцо. Четкая структура у плаценты появляется только к 12 неделе беременности, а полностью формируется она только на 15-16-й неделе. Вплоть до 36-й недели беременности вместе с ростом ребенка растет и плацента; и только к 36 неделе, за месяц до родов, она достигает полной функциональной зрелости. К этому моменту она весит около полукилограмма, имеет диаметр от 15 до 18 сантиметров и толщину 2-3 сантиметра.
В соответствии с этими стадиями различают четыре (4) степени зрелости плаценты:
До 30 недель нормой является нулевая степень зрелости плаценты.
Как работает плацента
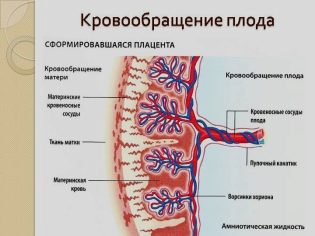
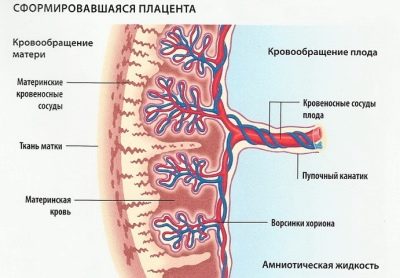
Между плодовой и материнской частью плаценты (тем самым децидуальным слоем) — находятся наполненные материнской кровью «чашечки». Они образованы тянущимися к ним пупочными кровеносными сосудами плода – дробясь и ветвясь, они образуют сплетение из тончайших ворсинок, которые и образуют стенку «чашечки».
Питательные вещества переходят под действие осмотического давления, они как бы «просачиваются» сквозь стенки сосудиков. Именно поэтому возникает «плацентарный барьер» — что-то «проходит» от матери к ребенку, а какие-то вещества остаются только в крови матери. Итак, что отправляется к ребенку?
В первую очередь через плаценту происходит газообмен: кислород , растворенный в крови, переходит из материнской крови к плоду, а углекислый газ возвращается назад, от ребенка к матери.
Во-вторых, через плаценту малыш получает питательные вещества, необходимые для роста.
К счастью, ребенку достается и материнские антитела, защищающие плод от инфекций. В то же время плацента задерживает клетки иммунной системы матери, которые могли бы опознать плод как «чужеродный объект» и запустить реакцию отторжения.
Наконец, плацента синтезирует целый ряд гормонов, необходимых для сохранения беременности — хорионический гонадотропин человека (ХГЧ, по уровню которого в крови и устанавливают факт беременности), плацентарный лактоген, пролактин и многие другие.
Плацента (послед) рождается в течение часа после родов
Ее состояние важно для врача, поэтому ее внимательно обследуют: по ней можно судить о течении беременности, определить, были ли отслойки или инфекционные процессы
Одно из осложнений родов – неполное рождение плаценты, когда она (целиком или частично) плотно врастает в стенку матки. Это может вызвать опасное для жизни роженицы кровотечение, а пропущенный врачом небольшой кусочек плаценты, оставленный в матке, может стать причиной инфекционного заболевания.
Плацента в ходе беременности: что важно знать
К сожалению, плацента не всегда справляется со своими функциями на протяжении всей беременности. Причинами для этого могут быть:
Отслойка плаценты. Одно из наиболее опасных явлений, когда плацента, плотно сцепленная со стенкой матки, начинает в буквальном смысле «отваливаться» от нее. При масштабной отслойке плаценты ребенок может погибнуть в течение считанных минут, так что если к этому моменту ребенок уже жизнеспособен, врачи обычно прибегают к экстренному кесареву сечению.
Плацентарная недостаточность. Появляется при неудачном креплении плаценты в полости матки, нарушениях в ее структуре и размерах, что ухудшает снабжение ребенка жизненно необходимыми веществами.
Преждевременное старение плаценты – когда плацента развивается быстрее, чем ребенок и в конце беременности заканчивает функционировать раньше, чем малыш готов к родам.
Предлежание плаценты
Еще одно серьезное осложнение беременности, связанное с расположением плаценты в нижних отделах матки. Вообще когда в начале беременности фиксируют такое место крепления плаценты, это еще ни о чем не говорит: размеры матки сильно меняются, ее стенки растягиваются, так что во второй половине беременности плацента вместе со стенками поднимается вверх. Однако иногда она частично или полностью перекрывает область внутреннего зева и, соответственно, мешает ребенку родиться естественным путем.
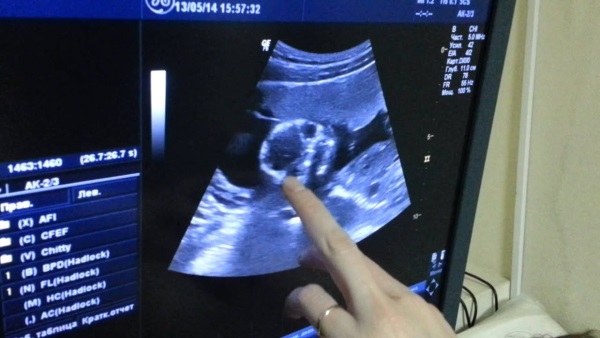
Состояние плаценты оценивают при помощи ультразвукового обследования; оно дает множество полезной информации о размере, толщине, внутренней структуре и месте крепления плаценты. На основании результатов УЗИ-обследования врач принимает те или иные решения относительно ведения беременности.
3.02.2014
Автор Екатерина Ершова
Зрелость плаценты 1 степень в 32 недели это плохо?
Ирина
Одним из показателей состояния плаценты и признаков плацентарной недостаточности является степень зрелости плаценты. Этот показатель позволяет оценить структурные изменения в плаценте как физиологического, так и патологического характера, начиная со второго триместра беременности.
Созревание – это естественный процесс для плаценты, которая развивается таким образом, чтобы вовремя и полноценно обеспечивать постоянно меняющиеся потребности плода. Различают четыре степени зрелости плаценты при нормально протекающей беременности:
Степень зрелости плаценты
Степень зрелости плаценты
нулевая степень (0) в норме до 30 недель беременности. Плацента имеет однородную структуру.
первая степень (I) с 27 по 34 неделю беременности. В ткани плаценты появляются отдельные эхогенные включения, хориальная пластина становится слегка волнистой.
вторая степень (II) c 34 — 39 неделю беременности. Волнистость хориальной пластины увеличивается; видны множественные мелкие эхопозитивные включения.
nретья степень (III) после 37 недели беременности. Выраженная извилистость хориальной мембраны, плацента приобретает дольчатую структуру.
В конце беременности наступает так называемое физиологическое старение плаценты, сопровождающееся уменьшением площади ее обменной поверхности, появлением участков отложения солей. А наступление III стадии до 35-37 недель беременности обычно расценивают как преждевременное (раннее) созревание плаценты — один из показателей плацентарной недостаточности, что требует постоянного тщательного наблюдения за состоянием плода.
Причины преждевременного созревания плаценты различные: внутиутробные инфекции, гестоз, кровянистые выделения в первом триместре беременности, гормональные нарушения (например, сахарный диабет мамы) , угроза прерывания беременности, беременность двойней и другие.
При выявлении преждевременного созревания плаценты лечащим врачом назначается комплексное лечение при помощи лекарственных препаратов (например, актовегин, курантил, эссенциале) по улучшению функции плаценты и профилактики гипоксии плода. Также рекомендуется допплерометрия, КТГ — в 33-34 недели и повторное УЗИ через 1 мес.
Позднее созревание плаценты встречается реже и характерно чаще всего для врожденных пороков развития плода. Однако факторами риска могут являться наличие сахарного диабета у будущей мамы, резус-конфликт, курение во время беременности. При задержке созревания плаценты повышается риск рождения мертвого ребенка.
Однако нельзя забывать о том, что критерии оценки зрелости плаценты очень субъективны и могут отличаться у каждого врача УЗ – диагностики.
Раннее созревание плаценты чем грозит?
Ранее созревание плаценты не несет для плода большой опасности, однако требует дополнительного внимания и проведения УЗИ на протяжении всей беременности. Поскольку, если раньше времени наступит старение плаценты, может нарушиться снабжение плода кровью (фетоплацентарная недостаточность), и плод в таком случае не получит необходимого количества питательных веществ и кислорода.
В редких случаях ранняя зрелость плаценты может грозить родами раньше времени и хронической гипоксией плода.
Если 3-я степень развития плаценты наступит до 9 месяца беременности (около 37 недели), можно говорить о преждевременном ее старении.
Небольшое по сроку опережение в развитии плаценты, как правило, не несет угрозы будущему ребенку. По статистике это редкая (чаще всего передавшаяся по наследству) особенность конкретной женщины. И ребенок, и плацента могут нормально существовать в этих условиях. Об утрате некоторых функций плаценты (плацентарной недостаточности) можно говорить только тогда, когда у плода обнаруживаются какие-либо нарушения.
Для предупреждения фетоплацентарной недостаточности следует сделать кардиотокографию (КТГ при беременности) – исследовать маточно-плацентарный кровоток. Если нарушения не наблюдаются, то влияния на плаценту можно не оказывать. Если фетоплацентарная недостаточность обнаружена, обеспечение нормального кровоснабжения плода можно восстановить с помощью лекарственных препаратов. Но если лечение не производится, то это может негативно сказаться на здоровье ребенка.
Преждевременное созревание плаценты, а затем и старение, проявляется в изменении ее толщины. Это зависит от патологии беременности. Можно назвать тоньше нормы плаценту меньше 20 мм в период с 7 месяца беременности. Этому способствует поздний токсикоз, задержка развития плода, угроза прерывания беременности. Толще нормы (более 50 мм) плацента становится при сахарном диабете и гемолитической болезни.
Истончение или утолщение плаценты требует лечения и проведения повторного УЗИ.
При обнаружении раннего старения плаценты в панику вдаваться не стоит. Это не влияет категорически на состояние и срок рождения будущего ребенка, а лишь требует дополнительного внимания и лечебных процедур.
Как определить?
Определение степени зрелости плаценты проводится посредством выполнения ультразвукового обследования. Современные аппараты УЗИ позволяют изучать плацентарную ткань у беременных довольно точно. Полученные в результате исследования показатели при этом достаточно информативны.
Для того чтобы врач смог определить 2-3 степень зрелости плаценты, он должен отметить несколько клинических признаков. Так, специалист УЗИ обязательно оценивает структуру плацентарной ткани. На более ранних сроках беременности плацента имеет гладкую и ровную поверхность. Никаких внешних признаков изменений на ней нет. По мере течения беременности изменяется и структура плацентарной ткани — она становится уже более неровной и даже шероховатой.
Плацента, имеющая 2 степень зрелости, на наружной поверхности имеет углубления и бороздки. Ее толщина постепенно начинает уменьшаться. Углубления, которые появляются в плацентарной ткани, довольно глубокие и проходят внутрь плаценты практически до базальной мембраны. Во время проведения ультразвукового обследования плацентарной ткани специалист определяет и наличие множественных линейных полос эхогенных зон.
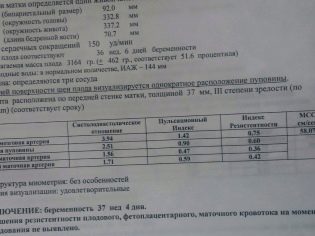
По мере созревания плаценты в ней начинают появляться особые уплотненные участки — . Плацента 2 степени зрелости с кальцинатами считается вполне нормальной. Возникновение плотных участков в плацентарной ткани связано с происходящими изменениями в плаценте в завершающем триместре беременности.
Появление кальцинатов в плацентарной ткани на сроке 34-39 неделе беременности — вполне нормальное явление. Многие будущие мамы начинают сильно переживать об этом, когда узнают о такой ультразвуковой «находке». Они волнуются о том, что кровоток ребенка может нарушиться, однако даже при наличии кальцинатов на этом сроке плацентарная ткань способна выполнять свои функции, предусмотренные природой.
Во время проведения обычного ультразвукового исследования, в ходе которого доктор определяет основные клинические параметры плаценты, также проводится и доплерография. Обычно она выполняется во время ультразвукового обследования одним и тем же специалистом. Цель доплерографического исследования — определение кровотока в основных кровеносных сосудах, которые обеспечивают кровоснабжение плода, находящегося в матке.
При доплерографии доктор может оценить, насколько хорошо функционирует маточно-плацентарный кровоток. При он может ухудшаться, что также может негативно отразиться и на самочувствии плода. Также при помощи доплерографического исследования врачи могут определить развитие фетоплацентарной недостаточности — опасного состояния, которое может привести к нарушению течения внутриутробного развития у плода. Эта патология также может развиться при слишком раннем созревании плаценты до 2-3 степени на ранних сроках беременности.
Определение степени зрелости плаценты является очень важным клиническим признаком.

Для оценки состояния плацентарной ткани очень важно проводить динамическое наблюдение. Это означает, что в течение завершающего периода беременности женщинам, у которых было обнаружено чрезмерно раннее созревание плаценты, могут назначить несколько повторных ультразвуковых исследований
Это необходимо для того, чтобы врачи могли вовремя выявить опасные осложнения, которые могут возникнуть при этом состоянии. Это позволит докторам своевременно вмешаться и выбрать оптимальную тактику дальнейшего ведения беременности, а также определиться с верным способом родовспоможения в конкретном случае.
Для того чтобы плацента достигла 2 степени зрелости только к положенному сроку беременности, будущей маме следует соблюдать ряд рекомендаций и вести здоровый образ жизни. Ученые установили, что к чрезмерно раннему созреванию плаценты может привести активное курение. Все вредные привычки будущим мамам во время вынашивания их малышей следует исключить.
О том, что такое плацента и какие функции она выполняет, смотрите далее.
Как созревает плацента?
В конце шестой недели беременности происходит вскрытие просвета спиральных артерий как следствие врастания цитотрофобласта в стенку сосудов отпадающей оболочки. Эти события и обусловливают возникновение маточно-плацентарного кровообращения.
К 13 неделе беременности заканчивается плацентация. На этот период в морфофукнциональном плане плацента не является зрелой — сформированы только основные элементы. Структурная единица сформированной плаценты — котиледон. В зрелом последе таких чашеобразных образований насчитывают до 50.
Функциональной зрелости достигает на 16 неделе — теперь она полноценно осуществляет газообменную, трофическую и выделительную, гормональную, протективную функции.
На втором триместре происходит фетализация плаценты. Развитие плода в этот период не догоняет рост плаценты. С 22 недели, напротив, рост плода опережает рост плаценты, и к 36 неделе детское место в норме успевает достигнуть полной зрелости.
К концу пренатального периода происходит т.н. старение плаценты, что свидетельствует о протекании гормонозависимых процессов в организме будущего малыша, которые индуцируют приобретение морфологической и функциональной зрелости его легочной ткани.

Лечение при отклонениях от нормы: терапевтический комплекс при гипоплазии и гиперплазии
Отзывы молодых мамочек подтверждают неопасность гипоплазии, а также легкость лечения заболевания.

Терапия включает:
- прием витаминных комплексов;
- корректировку режима дня;
- изменения в рационе;
- наблюдение врача.
Женский форум содержит также истории о лечении гиперплазии, которое зависит от определенных причин утолщения защитной оболочки плода.
В таких случаях терапия состоит из:
- противовирусных средств и антибиотиков, если есть подозрения на инфекцию;
- медикаментов, повышающих уровень гемоглобина в крови при анемии;
- витаминных комплексов для быстрой доставки полезных веществ к ребенку;
- лекарств для нормализации глюкозы в крови.
Лечение подбирается по срокам беременности, так как некоторые препараты, которые допустимо применять во втором триместре, могут быть опасны на поздних или ранних сроках
Самое важное в период беременности и на момент планирования ребенка — регулярно посещать женскую консультацию, чтобы как можно быстрее выявить нарушения в организме и устранить их
Каждой женщине полезно будет прослушать вебинар «Эрозия шейки матки. Лечить или не лечить?», который представляет собою 2-часовую практическую информацию и ответы на самые важные вопросы относительно физического, психического и сексуального здоровья.
Патологии
К сожалению, аномалии в развитии и формировании плаценты встречаются в акушерской практике достаточно часто. Такие состояния существенно ухудшают прогноз течения беременности. Возникающие дефекты в строении плаценты способствуют и ухудшению кровотока, который необходим для полноценного внутриутробного развития малыша.
В настоящее время известно довольно много различных патологий плаценты. Одним из наиболее опасных из них является сильное приращение плацентарной ткани к маточной стенке. Казалось бы, чем сильнее плацента «врастает» в эндометрий, тем надежнее должна быть фиксация, но на самом деле это не совсем так.

Сильное приращение плаценты к маточной стенке опасно развитием проблем с ее отделением при родах. В такой ситуации рождение ребенка, как правило, протекает нормально, а рождение последа задерживается. Такая клиническая ситуация может быть опасна развитием массивного маточного кровотечения.
При сильном приращении плацентарной ткани к стенке матки требуется проведение хирургического гинекологического вмешательства. В этой ситуации врачи целенаправленно отделяют плаценту от маточных стенок.
Довольно часто на матке образуются рубцы. Происходит это обычно в тех случаях, когда на ней были проведены различные хирургические операции – кесарево сечение, иссечение поврежденных тканей и другие. К образованию рубцов ведет сильное разрастание соединительной ткани.
Врастание плаценты в рубец на матке является довольно опасной патологией. В этом случае во время естественных родов могут возникнуть опасные осложнения. Для того чтобы их избежать, врачи довольно часто вынуждены прибегать к выполнению хирургического родовспоможения – кесарева сечения.
Сильное опущение плаценты до уровня внутреннего маточного зева опасно развитием ее предлежания. Эта патология ухудшает прогноз вынашивания беременности. При предлежании плаценты угроза развития опасных инфекционных заболеваний и преждевременных родов довольно высока. Для того чтобы максимально сохранить и пролонгировать беременность, будущая мама должна строго выполнять составленные для нее врачами рекомендации.

Отслойка плаценты – еще одна опасная патология, которая встречается в акушерской практике. Характеризуется она отслоением плацентарной ткани в силу определенных причин от стенок матки. При этом, как правило, развивается кровотечение. Если отслойка плаценты происходит на довольно большом участке, то такая ситуация является крайне опасной для жизни плода. Массивная отслойка плацентарной ткани, сопровождающаяся возникновением функциональных нарушений в детском организме, может стать показанием для проведения экстренного кесарева сечения.
Еще одной опасной патологией является отек плаценты. К развитию этого состояния могут приводить самые разнообразные причины, в том числе бактериальные и вирусные инфекции. Длительный отек плаценты может привести к развитию фетоплацентарной недостаточности, гипоксии плода, а также спровоцировать преждевременные роды. При выявлении данной патологии врачи проводят комплексное лечение.
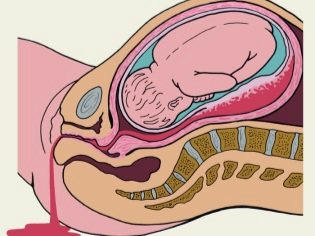

В плаценте находится довольно много кровеносных сосудов. Окружающая их плацентарная ткань довольно рыхлая, нежная. Сильные механические воздействия могут способствовать тому, что в ней появляются небольшие микроповреждения и даже разрывы. Как правило, клинически такие незначительные травмы долгое время никак не проявляются.
Если же разрывы в плацентарной ткани довольно существенные, то это будет способствовать нарушению ее функционирования. В таком случае может нарушиться и общее состояние плода. Нарушение кровоснабжения может повлиять на учащение сердцебиения малыша, а также нарастание в его крови кислородного дефицита.
Обнаружить дефекты и небольшие кровоизлияния в плаценте можно только при помощи современных ультразвуковых обследований. Незначительные повреждения, как правило, определятся уже ретроспективно – после родов во время визуального осмотра плаценты.

О том, что такое плацента, смотрите в следующем видео Ларисы Свиридовой.
Что это такое?
Плацента — орган временный, ее задачи и функции ограничены сроком беременности, а после рождения малыша в «детском месте» нет никакой необходимости. Зато в период вынашивания малыша без плаценты никак не обойтись — она защищает ребенка, обеспечивает ему доступ кислорода, витаминов, воды, минеральных веществ, выводит в мамин организм продукты жизнедеятельности малыша, углекислый газ, вырабатывает множество гормонов, которые необходимы для вынашивания малыша и подготовки молочных желез женщины к грудному вскармливанию. Даже малейшие нарушения в деятельности плаценты могут повлечь за собой очень серьезные последствия для здоровья или жизни ребенка и его матери.
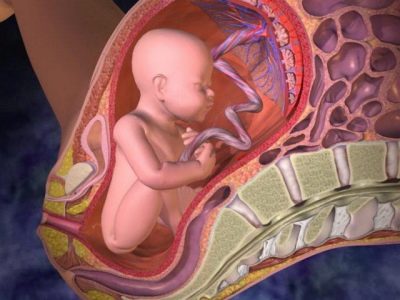
Плацента появляется не сразу после зачатия, она формируется постепенно. Примерно через 8 суток после оплодотворения яйцеклетка, ставшая бластоцистой, опускается в матку, где ей предстоит закрепиться на одной из стенок, плотно врастая ворсинками хориона в эндометрий. Хорион в месте врастания и является предшественником будущей плаценты. С этого момента начинается формирование «детского места».
К 12-14 неделе беременности молодая плацента начинает функционировать, но пока еще не имеет определенных очерченных форм. Окончательную форму плацента приобретает к 18-20 неделе беременности. Рост «детского места» продолжается до середины второго триместра, после этого плацента уже не растет.
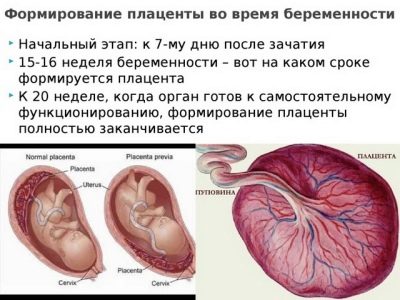
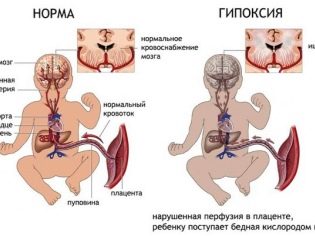
К родам временный орган жизнеобеспечения растущего в утробе ребенка постепенно утрачивает свои функции, «стареет», вырабатывая ресурс. Процесс старения отслеживается врачами на УЗИ и оценивается в степенях зрелости. Если плацента по каким-то причинам начнет стареть раньше срока, малыш недополучит кислород и питание, его развитие может замедлиться, а гипоксия, связанная с нехваткой кислорода, может стать причиной необратимых процессов в его нервной системе, головном мозге, опорно-двигательном аппарате, а также стать причиной внутриутробной гибели малыша.
Молодая плацента постоянно наращивает толщину, разрастается новыми кровеносными сосудами. Во второй половине беременности рост прекращается, плацента некоторое время сохраняет свою толщину, а потом становится не губчатой, как вначале, а более плотной из-за отложения кальция. Функциональность «детского места» угасает также постепенно.
Рассчитать срок беременности
Плацента при двойне: что нужно знать во время вынашивания сразу двух малышей
Беременной двойней девушке при прохождении УЗИ обязательно разъяснят, от чего зависит формирование детского места, как защищается каждый плод по отдельности и какой конкретно должна быть толщина плаценты при одновременном вынашивании двух деток.
Если зародыши сформировались в тесной близи друг к другу, их оболочки могут выглядеть, как единое целое, хотя у каждого плода она будет индивидуальная. При двойне монозиготного типа оболочка между детками очень тонкая, а плоды имеют сосуды, объединяющие кровоток в плацентарном органе. Это ведет к развитию такой патологии, как трансфузионный синдром.