Болезнь спины люмбаго: причины, симптомы, лечение
Содержание:
- Радикулопатия
- Симптомы, которые сопровождают болевой синдром в спине
- Деформации позвоночного столба
- Нестабильность шейного отдела позвоночника
- Мигрень
- Профилактика ЗП
- Остеохондроз
- Изменения костной ткани
- Остеохондроз позвоночника
- Болезни позвоночника и спины: их названия, симптомы и лечение
- Болезнь Бехтерева
- Лордоз
Радикулопатия
Радикулопатия, или радикулит, — это воспаление нервных корешков спинного мозга, которые выходят из позвоночника. Чаще всего радикулит обусловлен сдавлением или раздражением нервной ткани остеофитами, грыжевым выпячиванием, спазмированными мышцами, но случаются и невертеброгенные радикулопатии, например, при инфекционном воспалении.
Симптомы при радикулите самые разнообразные и зависят от локализации воспаленного нервного корешка. Это боль, которая начинается в месте выхода нерва из позвоночного канала и отдает по его ходу, например, иррадиация боли в ягодицу при воспалении седалищного нерва, а также можно наблюдать различные нарушения чувствительности в зоне иннервации, потерю мышечной силы и пр.
Симптомы, которые сопровождают болевой синдром в спине
Эпизодические боли, даже усиливающиеся при нагрузке, неопасны. Однако если в течение 3-5 дней нет улучшений, а боль в спине усиливается, нужно срочно обратиться к врачу.
Рассмотрим симптомы боли в спине по отделам позвоночника.
Поясничный отдел:
- слабость в ногах;
- онемение или болезненность ягодиц, бедер, ног, пальцев стоп, стоп;
- учащенное мочеиспускание либо, наоборот, очень редкое;
- снижение чувствительности при дефекации и мочеиспускании.
Признаки боли спины в шейном отделе:
- частые головные боли;
- слабость в руках;
- резкие перепады артериального давления;
- повышенное или пониженное артериальное давление;
- онемение и болезненность в руках, плечах, пальцах рук, кистях.
Грудной отдел:
- болезненность под лопаткой (возможно обострение боли при движении);
- жжение в грудине или между лопатками.
Деформации позвоночного столба
Деформация позвоночника — это любое значительное отклонение от естественных позвоночных изгибов. Самыми распространенными деформациями позвоночного столба являются:
- сколиоз;
- гиперкифоз;
- гиперлордоз;
Существует множество разных причин, которые могут вызвать искривление позвоночника. Некоторые люди появляются на свет со сколиозом или гиперкифозом. Такие искривления называют врожденными.
Иногда деформация позвоночника становится следствием болезней нервов или мышц, травм и других заболеваний. Примером может служить церебральный паралич.
Чаще всего (примерно в 80-85% случаев) сколиоз считают идиопатическим, что означает, что его причина не известна. Идиопатический сколиоз развивается медленно, но может быстро усугубиться во время ускоренного роста в предподростковый и подростковый периоды.
1. Сколиоз
Термин «сколиоз» был впервые использован для описания этого состояния Гиппократом примерно в 400 г. до н.э. Это прогрессирующее заболевание, происхождение которого в 80% случаев не известно, хотя существуют данные о влиянии генетики и питания. У женщин сколиоз возникает в 10 раз чаще, чем у мужчин. Сколиоз нередко вызывает видимое искривление позвоночника в сторону, приводящее к перекашиванию ребер и всей грудной клетки. Сколиоз, как правило, развивается у предподростков и подростков. Структурный сколиоз может потребовать хирургического вмешательства, альтернативно сколиоз может быть скорректирован с помощью ортопедических приспособлений (например, корсета).
Степень деформации определяется с помощью измерения т.н. угла Кобба. Проведите линию через наиболее смещенный позвонок ниже вершины изгиба. Угол, который она образует с линией, проведенной через самый смещенный позвонок над вершиной изгиба, и называется углом Кобба. Выбор в методах лечения варьируется от наблюдения в легких случаях или использования корсета в течение длительного времени до хирургического вмешательства.
Ранее при сколиозе проводилась операция на позвоночнике через надрезы, чтобы установить внушительную систему медицинских стержней и транспедикулярных винтов. Это приводило к хорошим результатам в коррекции искривления. Тем не менее, в результате такой процедуры позвоночник терял подвижность, что могло привести к проблемам в будущем. В современных операциях используются менее инвазивные техники, и специальные пластины и винты устанавливаются для коррекции менее серьезных случаев. Популярность приобретают как боковой, так и задний подходы. Надрезы теперь очень малы, а операции проводятся с помощью лапароскопа.
2. Гиперкифоз
Сам по себе термин «кифоз» означает нормальный изгиб грудного отдела позвоночника. Гиперкифоз — это патологически выраженный грудной изгиб, который еще нередко называют сутулостью или синдромом «круглой спины».
Гиперкифоз распространен у пожилых людей, и является следствием разрушения позвонков, вызванного остеопорозом. Другие распространенные причины включают травму, артрит, эндокринные и другие заболевания.
Подростковый гиперкифоз известен как болезнь Шейермана-Мау и приводит к тому, что позвонки приобретают характерную клиновидную форму. Причины болезни не известны, однако лечение, включающее вытяжение позвоночника и лечебную гинастику, зачастую приводит к хорошим результатам. В тяжелых случаях (угол Кобба больше 60 градусов) может понадобиться хирургическое вмешательство.
3. Гиперлордоз
Термин «лордоз» обозначает естественный изгиб поясничного отдела позвоночника. Гиперлордоз — это патологически выраженный поясничный изгиб, искривление позвоночника «внутрь».
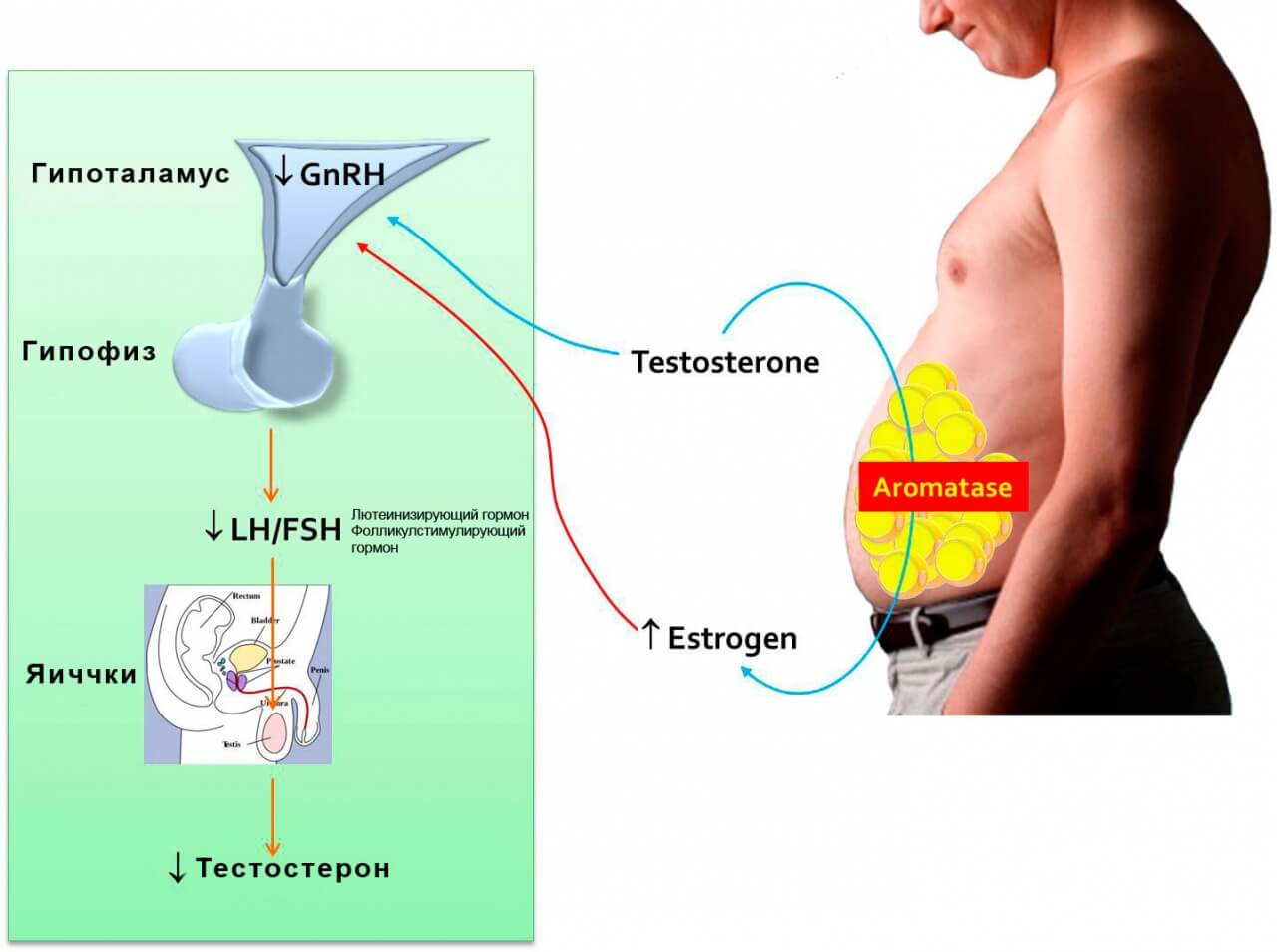
Гиперлордоз часто сопровождается аномальным наклоном таза вперед, зачастую вызывая выраженное выпячивание ягодиц. Симптомы гиперлордоза могут включать боль и онемение, если задета нервная ткань. Как правило, гиперлордоз связывают со слабостью мышц спины или с гиперэкстензией, например, у беременных женщин, у мужчин с излишними отложениями висцерального жира или у танцоров, использующих определенные танцевальные позы. Гиперлордоз также может быть связан с подростковым возрастом.
Лечения гиперлордоза не требуется, если только он не прогрессирует, не вызывает боль и не затрагивает нервы. Начальная терапия включает прием обезболивающих и противовоспалительных препаратов. В дальнейшем подключают лечебную гимнастику для усиления мышц и улучшения их гибкости и подвижности в целом. Если необходимо, рекомендуется снижение массы тела. Для лечения подростков могут применяться ортопедические корсеты.
В тяжелых случаях с неврологическим компонентом может потребоваться хирургическое лечение, которое, как правило, заключается в фузии L4-L5 и L5-S1.
Нестабильность шейного отдела позвоночника
Заболевания шейного отдела позвоночника диагностируют часто, поскольку шея – наиболее уязвимая часть позвоночного столба.
Из всех болезней шейного отдела позвоночника наиболее серьезной является нестабильность шейного отдела позвоночника, которая характеризуется особой подвижность между позвонками. О наличии болезни говорят, когда позвонки смещены более чем на 3 мм.

Различают несколько типов нестабильности:
- Посттравматическая. Такаяпатология шейного отдела позвоночника чаще всего встречается у младенцев, поскольку возникает вследствие родовой травмы.
- Послеоперационная. Она возникает после оперативного вмешательства, которое могло изменить состояние опорных структур.
- Дегенеративная. Развивается вследствие дегенеративно-дистрофических изменений, что приводит к разрушению фиброзного кольца.
- Диспластическая. Она возникает на фоне дисплазии, то есть неправильного развития тканей или органов.
Главный симптом – болезненные ощущения в области шеи. Со временем они начинают возникать не только во время физических нагрузок, но и в состоянии покоя.
Так же, людей с нестабильностью шейного отдела часто беспокоят головные боли и головокружения
Опасность болезни состоит в том, что ее прогрессирование может привести к артрозу межпозвонковых суставов, поэтому важно во время начать лечение
Мигрень
Мигрень – неврологическое заболевание с таким основным симптомом, как эпизодические или регулярные головные боли. Хотя выше мы говорили о головных болях, приступ мигрени следует отличать от головных болей, вызванных усталостью, бессонницей, повышением или снижением артериального давления.
Приступ мигрени сопровождается настолько сильной болью, что человеку сложно подняться с постели, а любая физическая активность усиливает страдания. Во время приступа мигрени неприятно смотреть на свет, поэтому в комнате, где лежит больной, зашторивают окна, стараются не включать светильники. Кроме света, больного могут раздражать звуки и запахи – человек становится гиперчувствительным. Он чувствует тошноту, иногда страдает приступами рвоты.
Приступ мигрени длится от 4 до 72 часов, чаще всего это заболевание выбивает человека из колеи на сутки. В отличие от головных болей, вызванных усталостью, стрессом или избытком выпитого накануне алкоголя, снять мигреневые боли, когда приступ уже начался, обычными безрецептурными медикаментами невозможно.
Большинство больных страдают приступами мигрени без ауры, но может быть мигрень и с аурой – речь о комплексе симптомов, которые возникают перед началом приступа или одновременно с его началом. Аура – это головокружение, оцепенение, помутнение зрения, проблемы с концентрацией и речью, даже галлюцинации.
Важное условие для диагностики мигрени – симптомы появляются без связи с какой-либо болезнью или травмой. Это заболевание хроническое, поэтому, если вы испытали один приступ мигрени, вероятно, за ним последуют следующие
Невролог высшей категории Марина Корешкина привела в интервью «Аргументам и фактам» такие данные: на консультацию к врачу приходят только 25% больных мигренью. Одна из причин, по которым люди не обращаются к неврологу, – вместо мигрени они лечат шейный остеохондроз
Заболевания шейного отдела позвоночника действительно могут стать причиной частых головных болей, но такую головную боль важно отличать от приступа мигрени
У вас мигрень, если вы отмечаете хотя бы несколько из этих симптомов:
- Пульсирующая головная боль, охватывающая половину головы, реже – всю голову.
- Тошнота, реже – рвота.
- Чувство тяжести и спазмы в желудке.
- Непереносимость яркого света, громких звуков, выраженных запахов.
- Головокружение, нарушение ориентации в пространстве.
- Прием болеутоляющих препаратов не облегчает боль.
Мигрень – не пустяк, ее возникновение связано с ухудшением кровоснабжения мозга, неравномерным расширением сосудов, расстройствами нервной системы и нарушением обмена серотонина. Если вы страдаете мигренями, следует обратиться к неврологу: возможно, для диагностики потребуется МРТ головного мозга. Лечение может включать изменение диеты и образа жизни: отказ от сверхурочных часов, стрессов, недосыпания, курения, алкоголя, сладостей, чрезмерных физических нагрузок.
Может ли появление мигрени быть связано с заболеваниями позвоночника? Может, но речь не идет о шейном остеохондрозе, и мануальный терапевт в такой ситуации не поможет. Не обращайтесь к массажистам и мануальным терапевтам, если страдаете приступами мигрени: они не только не облегчат состояние, но рискуют ухудшить ситуацию.
Если появление мигрени и связано с заболеваниями позвоночника, это так называемый синдром Барре-Льеу. Его также именуют синдромом позвоночной артерии или шейной мигренью – это заболевание возникает из-за сдавления нервов, которые окружают позвоночную артерию.
При синдроме Барре-Льеу, кроме сильных головных болей, должны отмечаться такие симптомы:
- Нарушения сна.
- Головокружение.
- Обмороки.
- Боль в области глаз.
- Ухудшение зрения, «пелена перед глазами».
- Шум в ушах.
- Боль в области уха.
- Общая слабость, утомляемость.
- Ухудшение памяти.
Не обязательно, чтобы симптомы были все по списку. Но если вы ощущаете постоянную тупую головную боль, которая периодически превращается в сильную пульсирующую боль, плохо спите, жалуетесь на головокружение, шум в ушах, быстро устаете и с трудом концентрируетесь на работе, следует обратиться к неврологу.
Для постановки диагноза врач назначит МРТ или спиральную компьютерную томографию шейного отдела, дуплексное сканирование позвоночной артерии. Лечение может включать несколько дней постельного режима, фиксацию шеи воротником, физиотерапию, лечебную физкультуру, прием медикаментов. Заниматься самолечением при мигрени ни в коем случае нельзя.
Профилактика ЗП
Метаболизм нарушается по причине старения организма – естественного процесса, которого нельзя избежать, но можно ускорить. В медицине существует понятие под названием дорсопатия. Это не самостоятельное расстройство, а термин, обобщающий любые дискомфортные и болевые ощущения в позвоночнике. Дорсопатия может встречаться у взрослого и ребенка. Чтобы избежать ее развития и уберечь свою шею, поясницу и позвоночник в общем, рекомендуется постоянно соблюдать следующие советы:
- целенаправленно не попадать в травмоопасные ситуации;
- грамотно распределять нагрузку на спину во время занятий спортом, активного отдыха, сидячей работы;
- сбалансировано питаться (соленую, жирную, маринованную и копченую продукцию кушать в малых количествах);
- не употреблять никотин;
- не злоупотреблять алкогольными напитками;
- систематически выполнять гимнастические упражнения;
- соблюдать гигиену тела;
- избегать инфекций;
- не игнорировать неврологические болезни, серьезно подходить к их лечению;
- спать в правильной позе, при необходимости использовать соответствующее ортопедическое изделие.
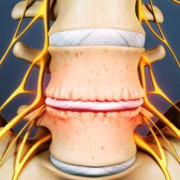
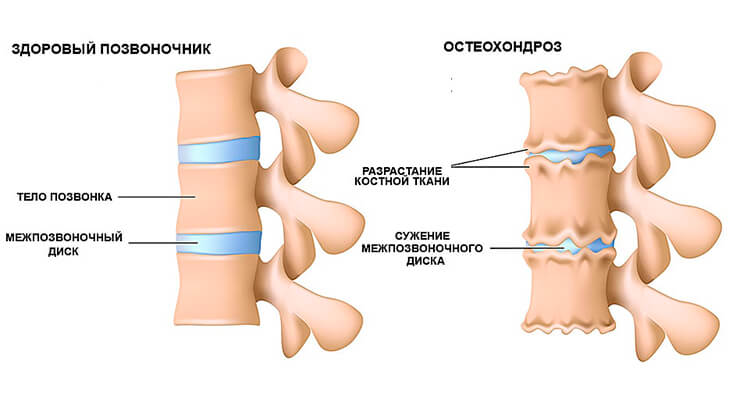
Остеохондроз
Остеохондроз – это заболевание позвоночника, которое возникает в результате дегенеративных процессов внутри межпозвоночных дисков. Эти явления ведут к тому, что диски начинают выпирать за пределы позвоночного столба. В ходе исследования выяснилось, что у девяноста процентов пациентов боль в спине говорила о присутствии признаков остеохондроза.
Остеохондроз – частое заболевание позвоночника
Межпозвоночные диски при остеохондрозе теряют амортизационные качества. Если выпирающий диск пережмет нервные окончания, то у человека возникнет сильная боль. Чаще остеохондроз появляется в поясничном отделе позвоночника. В шейном и грудном отделе он встречается гораздо реже.
Есть много причин появления и развития остеохондроза:
- малоподвижный, сидячий и пассивный образ жизни;
- возраст – встречается чаще у пожилых людей;
- перенесенные ранее или полученные недавно травмы позвоночника;
- избыточный вес, который создает ненормальную нагрузку на позвоночный столб;
- проблемы с обменом веществ;
- неправильная обувь, из-за которой впоследствии появляется плоскостопие, отражающееся и на позвоночнике;
- неадекватные общему развитию физические нагрузки;
- заболевания суставов и позвоночника, которые отличаются по форме и степени.
Список симптомов у остеохондроза обширный. Они отличаются в зависимости от поражённого места и степени развития заболевания.
К симптомам остеохондроза относятся:
- ноющая боль или «прострел» — усиление боли происходит во время резких поворотов туловища, чихания, физических нагрузок, кашля.
- напряжённые мышцы, расслабить которые трудно или вовсе невозможно;
- проблемы с движением, ощущения «ограничителя»;
- торможение рефлексов.
Цены на ортопедическую обувь
Остеохондроз – первоочерёдная причина развития межпозвоночной грыжи. Поэтому нужно вовремя начать комплексное лечение, чтобы окончательно избавиться от болезни и восстановить опорно-двигательный аппарат.
Изменения костной ткани
Как правило, причиной такого изменения является гиперпродукция паратгормона, которая начинается в связи с началом возникновения первичной опухоли, если речь идет о мужчине, то это обычно аденома. А у обеих полов наблюдается эта патология в том случае, когда присутствует изменение околощитовидной железы. Когда паратгормон находится в норме, он отвечает за регулирование минерального обмена кальция и фосфора в костной ткани. При увеличении его выделения почки начинают фосфор усиленно выводить из организма. Это приводит к тому, что увеличивается концентрация в крови другого элемента – кальция.
Однако данный эффект является лишь временным. На самом деле из костной ткани вымываются с увеличенной скоростью оба микроэлемент: фосфор и кальций. Это приводит к появлению такого заболевания, как кистозная остеофебриозная перестройка костей. По-другому данную болезнь называют генерализованной остеодистрофией. К сожалению, ее проявлением являются еще и уролитиаз, или поражение почек, панкреатит, катаракта, язвенная болезнь желудка, оссифицирующий кератит, артериальная гипертензия.
Вследствие данных изменений разрушаются не только стенки у позвоночного канала. Изначально патологический процесс начинается с кистей, предплечий, плечевой кости, таза. Изменениям могут подвергнуться даже лунки зубов, из-за чего произойдет их выпадение.
При запущенном течении заболевания начинают разрушаться субходремальные замыкательные пластинки, находящиеся на площадках позвонков. Данная картина может наблюдаться еще и в других частях организма. Начинается вздутие костей. Оно происходит из-за разрастания фиброретикулярной ткани. Вначале данным изменениям подвергаются кисти рук, ключицы, передние отделения ребер и крылья подвздошной кости.
К сожалению, первичные проявления заболевания очень быстро переходят в следующую форму. Это происходит из-за множественных надломов в зонах кист, переломах костей. Костные кисты появляются не единично, а множественно. Позвоночник они поражают в последнюю очередь. Первоначально их воздействию подвергаются трубчатые кости, таз, череп, ребра.
Те изменения, которые затрагивают позвоночник, во многом зависят от возраста пострадавшего, степени развития остеопороза, репаративных и резорбтивных процессов. Чаще всего патологической перестройке подвергаются позвонки, находящиеся в грудном отделе. Когда речь идет о молодых людях, то они уплощаются. Становится заметным, что они как бы двояковыгнутые, из-за пролабирования и их разрушения.
Остеохондроз позвоночника
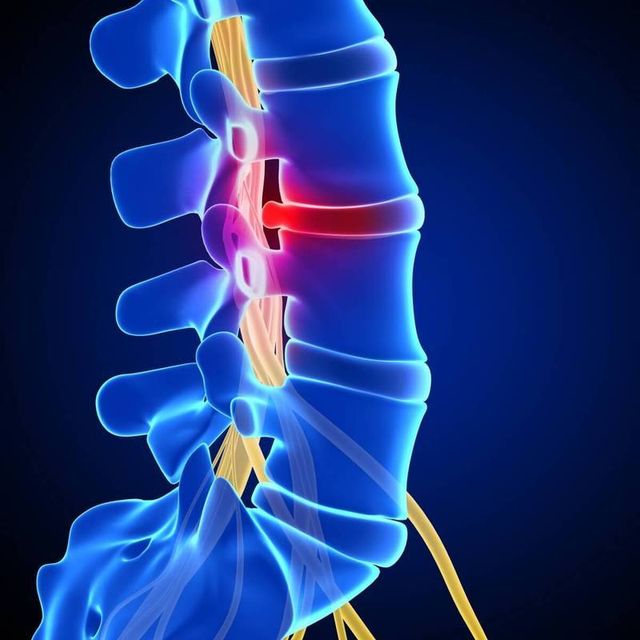
Наиболее часто боль локализуется в зоне позвоночника, точнее – в его пояснично-крестцовом отделе. Поэтому когда болит спина в области поясницы, все возможные причины делят на первичные и вторичные. К первичным причинам относят любые заболевания позвонков (функциональные, дегенеративные, воспалительные и прочие), а к вторичным причисляют все остальные болезни.
Самая распространенная предпосылка, по которой появляется боль – . Он появляется при сужении межпозвоночных дисков, потере влаги хрящами и сближении дисков между собой. Боль развивается из-за воздействия дисков на нервные корешки, а прочие симптомы (нарушения функций органов, онемение, «мурашки» и т.д.) – на фоне ухудшения кровоснабжения зоны.
Остеохондроз без лечения осложняется:
- ;
- Грыжей;
- Разрушением диска;
- Секвестрацией (выпадением) диска.
Боль при данной патологии усиливается по мере ее прогрессирования, отдает в ногу, сопровождается резкими, острыми приступами в области поясницы. Остеохондроз с возрастом отмечается у 60-80% людей.
Болезни позвоночника и спины: их названия, симптомы и лечение
Очень часто при болезнях позвоночника на начальном этапе их путают с другими заболеваниями и начинают подозревать у себя проблемы с сердцем или другими органами.
Это объясняется симптомами, которые сопровождают заболевания позвоночника: постоянная усталость, ощущение скованности между лопатками, боли за грудиной, онемение конечностей, боли в левой лопатке, тахикардия и др.
статьи: Остеохондроз Сколиоз Ишиас Спондилез Грыжа межпозвоночного диска Болезнь Бехтерева
Заболевания спины довольно распространены и могут возникать у людей разных возрастных групп. При этом обычно никто не спешит к доктору на обследования при появлении болезненности в спине.
Большинство идет в аптеку за очередными обезболивающими таблетками и мазями. Болезнь при этом прогрессирует, что чревато необходимостью более длительного лечения, иногда и с хирургическим вмешательством.
Разнообразных заболеваний позвоночника довольно много.
Вот список основных и наиболее часто встречающихся:
- остеохондроз;
- сколиоз;
- ишиас;
- спондилез;
- спондилоартроз;
- протрузия диска;
- грыжа межпозвоночного диска;
- радикулопатия;
- пояснично-крестцовый радикулит;
- спондилолистез;
- спондилолиз;
- синдром конского хвоста;
- миелопатия;
- переломы позвоночника;
- опухоли позвоночника;
- болезнь Бехтерева;
- остеопороз;
- лордоз;
- люмбаго;
- дорсопатия;
- межреберная невралгия.
Как определить болезнь?
Симптомы этого заболевания зависят от затронутого отдела позвоночника. Так, при грудном остеохондрозе больного будут тревожить:
- приступы боли в области ребер при ходьбе;
- болезненность в груди и между лопатками, усиливающаяся при глубоких вдохах и выдохах, наклонах, поднятии рук;
- онемение некоторых участков кожи;
- ощущение сдавленности груди;
- ощущение холода либо жжения в ногах.
При шейном остеохондрозе больной будет жаловаться на:
- частые головные боли, усиливающиеся при движении и не исчезающие при приеме анальгетиков;
- возникновение головокружения при поворотах головы;
- боли в грудной клетке, руках и плечах;
- появление «мушек» перед глазами и «звона» в ушах;
Симптомы поясничного остеохондроза:
- острая либо постоянная боль в пояснице, усиливающаяся при нагрузках;
- боль, отдающая в ноги, крестец или органы малого таза;
- человек пытается находиться постоянно в одном положении, при котором боль стихает.
Судя из приведенных симптомов остеохондроза определить самостоятельно его довольно трудно и можно ошибиться. Поэтому при подозрении на это заболевание либо при наличии каких-либо из симптомов, следует отправляться на прием к врачу.
В лечебном учреждении после прохождения необходимых анализов и исследований (МРТ, УЗИ, ЭКГ и др.), будет назначено лечение.
Лечение
Лечение при остеохондрозе назначается комплексное и включает медикаментозные и немедикаментозные методы. В каждом случае схема лечения подбирается индивидуально и может включать:
- Немедикаментозная терапия:
- лечебная гимнастика;
- мануальная терапия;
- тракционное лечение;
- лечебная диета;
- ультразвуковая терапия;
- изометрическая кинезиотерапия;
- вибростимуляция;
- подводный гидромассаж;
- лазерная терапия;
- магнитостимуляция.
- Медикаментозная терапия:
- НПВС в виде таблеток, уколов, мазей и гелей ( Диклофенак, Олфен, Мовалис, Кетанов, Ибупрофен, Ортофен, Наклофен, Индометацин и др.);
- спазмолитики (Но-шпа, Миоластан, Сирдалут и др.);
- антиоксиданты (витамин С, токоферол, мексидол и др.);
- стимуляторы микроциркуляции крови (Трентал, Актовегин, Теоникол, никотиновая кислота и т.д.);
- хондропротекторы (Глюкозамина сульфат, Хондроитина сульфат, Алфлутоп, Румалон и др.)
Протрузия диска
Это заболевание – начальная степень грыжи диска, которая проявляется выпячиванием межпозвоночного диска без разрыва фиброзного кольца при этом.
Наиболее часто протрузия возникает в поясничном отделе позвоночника.
Радикулопатия
Радикулопатия объединяет состояния при заболевании периферической нервной системы, возникающее из-за защемления, повреждения или воспаления корешков спинномозговых нервов. Чаще всего радикулит развивается на фоне остеохондроза или других заболеваний спины.
Болезнь Бехтерева
Эту болезнь еще называют анкилозирующий спондилоартрит. Проявляется она системным хроническим заболеванием суставов, при котором паталогический процесс локализируется в основном в паравертебральных мягких тканях, крестцово-повздошных сочленениях и суставах позвоночника.
Как определить болезнь?
Заподозрить у себя это заболевание можно при наличии следующих симптомов:
- слабость, повышенная утомляемость;
- болезненность всех мышц и суставов;
- поражения глаз;
- боль и чувство скованности в пояснице, усиливающиеся к утру;
- патологический кифоз;
На поздних стадиях болезни отмечается срастание суставов позвонков и формирование межпозвоночных костных мостов.
Врач для постановки диагноза, кроме осмотра и анализов, может назначить МРТ, компьютерную томографию или рентгенологическое исследование позвоночника. Дополнительно назначается анализ на выявление специфического антигена.
К сожалению, это заболевание полностью не излечимо, однако при своевременном обращении к доктору и соблюдении лечения можно замедлить прогрессирование и облегчить общее состояние.
Лечение
Терапия этой болезни очень длительная и должна быть комплексной. Она включает в себя лечение в стационаре, посещение поликлиники и санаторно-курортный отдых.
Применяются следующие группы лекарственных средств:
- НПВС (Диклофенак, Нимесулид, Напроксен, Аэртал, Адвил, Мовалис, Мелоксикам, Пироксикам и др.).
- Глюкокортикоиды (Преднизолон, Гидрокортизон и др.).
- Ферментные препараты (Вобензим).
- Иммунодепрессанты.
Помимо приема лекарственных средств назначаются физиотерапевтические процедуры и лечебная физкультура.
Лордоз
Лордоз – это заболевание, при котором позвоночный столб становится как дуга. Физиологическим лордозом страдают дети, возрастом от пяти или шести месяцев, когда они уже умеют садиться сами. Патологическая форма лордоза развивается у человека любого возраста.
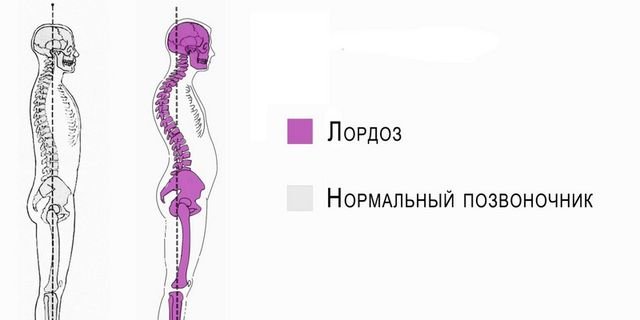
Если пациент не может держать голову прямо – вероятно, у него лордоз
Причина возникновения лордоза часто кроется в проблемах с функционированием костей, мышц и связок. Также от него нередко страдают люди с ожирением. У детей он появляется из-за рахита, травм тазобедренных суставов или же из-за травм при их родах.
Симптомы:
- неправильная осанка;
- боли в спине, которые практически не покидают больного;
- изменение обычной походки;
- дискомфорт в области спины;
- трудности со сгибанием и разгибанием позвоночника;
- смещение центра тяжести головы, из-за которой проблематично держать её прямо.